При упоминании о заболевании поджелудочной железы у многих возникает ассоциация с диабетом. Безусловно, диабет является наиболее распространенным заболеванием, связанным с повреждением поджелудочной железы, но и сам этот орган как часть пищеварительной системы подвержен воспалительному процессу, называемому панкреатитом. В данной статье мы собрали основную информацию, которую необходимо знать о причинах и симптомах панкреатита, выясним опасен ли панкреатит и какие способы лечения предлагает современная медицина.
СОДЕРЖАНИЕ:
Поджелудочная железа и ее функции
Поджелудочная железа расположенная в центре верхней части брюшной полости около двенадцатиперстной кишки. Она выполняет две важнейшие функции в организме:
- Пищеварительная функция заключается в выделении ферментов, необходимых для процесса расщепления белков, углеводов и жиров в тонкой кишке.
- Эндокринная функция включает выделение гормонов в кровоток (инсулин и глюкагон), которые отвечают за регулирование уровня сахара в крови.
Панкреатит и его виды
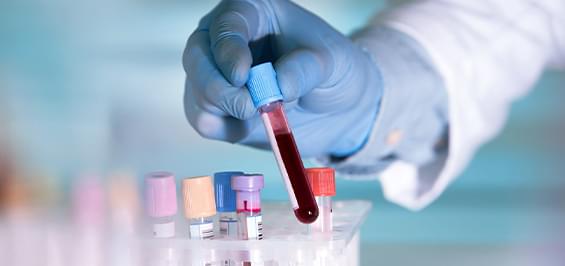
Панкреатит – это патологическое воспаление поджелудочной железы, которое может проявляться остро или хронически. При воспалении ферменты, которые обычно должны попадать в пищеварительный тракт, начинают повреждать саму железу и выделяться в окружающие ткани и кровоток. Это может вызвать местные осложнения, такие как накопление жидкости вокруг поджелудочной железы (ложная киста). В результате заболевания пищеварение замедляется и становится болезненным.
Существует 2 вида панкреатита:
- Острый панкреатит – появляется внезапно и длится всего несколько дней. Он является довольно редким состоянием, которое чаще встречается среди мужчин. Как правило, острое воспаление вызвано движением камней в желчном пузыре, алкогольным отравлением, травмой или повреждением во время операции, высоким уровнем липидов в крови и другим причинами. В 80% случаев оно протекает с умеренной тяжестью и не вызывает серьезных осложнений и только в 20-ти процентах случаев возможны серьезные осложнения, такие как резкое падение артериального давления и сепсис. В крайних случаях возможно кровотечение в брюшной полости. Эта тяжелая форма требует госпитализации в отделении интенсивной терапии.
Наибольшую опасность для здоровья представляет не панкреатит, а осложнения в виде диабета и рака.
- Хронический панкреатит – это длительное заболевание, возникающее в результате повреждения поджелудочной на протяжении долгого времени. Оно наносит органу постепенный и необратимый ущерб. Хроническое воспаление может развиться после нескольких эпизодов острого панкреатита.

Панкреатит: симптомы
Симптомы панкреатита разнообразны и зависят от типа воспаления. Иногда, панкреатит может быть и бессимптомным в течение длительного времени и в то же время вызывать повреждение органа.
Ведущим симптомом острого панкреатита является очень сильная боль в верхней части живота, иногда отдающая в спину. Боль усиливается в положении лежа и после еды и иногда не уменьшается даже после приема болеутоляющих средств. При наклоне вперед и скручивании в позу эмбриона наблюдается облегчение боли. Другими симптомами, которые могут возникнуть в этом состоянии, являются тошнота, рвота, сильная слабость, повышение температуры, усиленное сердцебиение, вздутие живота. В тяжелых случаях воспаление также приводит к обезвоживанию, низкому кровяному давлению, внутреннему кровотечению.
В случае хронического панкреатита симптомы воспаления повторяются. К болям обычно добавляются потеря веса, мягкие и жирные испражнения, что указывает на неспособность переваривать определенные продукты, особенно жиры. Наследственный хронический панкреатит обычно начинается в подростковом возрасте как серия кратковременных приступов болей в животе, проблем с пищеварением, тошноты, рвоты и лихорадки. Со временем частота приступов увеличивается, и в конечном итоге состояние может ухудшиться в хроническое воспаление.

Каковы причины возникновения панкреатита?
Считается, что у большинства людей, страдающих хроническим панкреатитом, он развивается в результате чрезмерного употребления алкогольных напитков в течение длительного периода времени, что приводит к повреждению поджелудочной железы и образованию рубцов. В других случаях причины хронического панкреатита могут быть связаны с метаболическими проблемами, наследственными или вовсе быть неизвестными.
Употребление алкоголя
Многократное и длительное употребление алкоголя является основным фактором риска развития острого панкреатита, так как алкоголь может воздействовать на фермент, расщепляющий пищу трипсин, пока он еще находится в поджелудочной железе. Это повреждает окружающие ткани, вызывая воспаление. Неизвестно, почему или как это происходит. Согласно одной из теорий, молекулы этанола заставляют клетки поджелудочной железы активировать трипсин раньше, чем необходимо. Кроме этого, алкоголь может привести к образованию белковых пробок, действие которых может быть аналогичным с камнями, блокирующими желчевыводящие протоки.
Камни в желчном пузыре
Связь между панкреатитом и камнями желчного пузыря основана на анатомическом разделении протока, который отвечает за дренаж поджелудочных соков и желчного пузыря, известный как большой сосочек двенадцатиперстной кишки. Камни в желчном пузыре могут блокировать протоки для секреции панкреатических соков, заключая их внутри железы. Закупорка мешает правильному функционированию поджелудочной железы и вызывает активацию трипсина, пока он еще находится внутри поджелудочной железы, тем самым вызывая раздражение и воспаление поджелудочной железы.
Другие причины панкреатита включают:
- Прямое повреждение поджелудочной железы в результате травмы, аварии или операции;
- Прием некоторых медикаментов: сульфаниламидные препараты, иммунодепрессанты, препараты, используемые для лечения ВИЧ;
- Инфекции поджелудочной железы и брюшных органов, такие как сальмонелла;
- Некоторые аутоиммунные заболевания;
- Идиопатический панкреатит. Примерно в 15% случаев острого панкреатита невозможно выяснить причину.
Не зависимо от причины, ясно следующее: когда трипсин вырабатывается поджелудочной железой, он остается неактивным и не способен расщеплять белки. Только после того, как он покидает поджелудочную железу и попадает в кишечник, то становится активным и способен расщеплять белки. В случаях острого панкреатита трипсин активируется в поджелудочной железе и начинает переваривать его клетки. Другими словами, поджелудочная железа начинает переваривать себя, вызывая воспаление.

Кто подвержен появлению панкреатита?
Панкреатит может возникнуть у любого, но чаще встречается у людей, которые находятся в определенных группах риска. Они включают людей, злоупотребляющих алкогольными напитками в течение длительного периода времени, а также пациентов с желчекаменнной болезнью.
От хронического панкреатита чаще всего страдают мужчины в возрасте от 35 до 40 лет. Средний возраст для развития острого панкреатита в связи с употреблением алкоголя составляет 38 лет, а в связи с закупоркой желчными камнями – 69 лет.
Диагностика панкреатита
При обнаружении симптомов панкреатита, описанных выше, необходимо обратиться к врачу гастроэнтерологу. Для постановки диагноза панкреатит врачу необходима информация от пациента о симптомах, которые он испытывает, и проведение физического обследования живота. При наличии воспаления некоторые области живота становятся очень чувствительными к прикосновению. Дальнейшая диагностика включает лабораторные анализы и визуализацию брюшной полости:
- Анализ крови. Во время воспаления выделяется чрезмерное количество ферментов амилазы и липазы в кровь. Их концентрация используется для подтверждения диагноза. Уровень фермента амилазы повышается примерно через 2-12 часов после появления симптомов и снижается примерно через 3-6 дней. По сравнению с амилазой уровни липазы в крови могут оставаться высокими в течение более длительного периода. Уровни альбумина и кальция могут упасть, сахара и билирубина – повыситься. Высокие уровни триглицеридов можно наблюдать у пациентов злоупотребляющих алкоголем.
- Анализ мочи. Уровни амилазы в моче остается выше дольше, чем уровни амилазы в крови, позволяя определить диагноз после приступа.
- Анализ кала позволяет проверить эффективность процессов пищеварения.
- Ультразвуковая диагностика (УЗИ) визуализирует внутренние органы и способна обозначить локализацию желчных камней, которые могут быть причиной закупорки протоков.
- Компьютерная томография (КТ) – это исследование, превосходящее по эффективности УЗИ. Вместе с введением контрастного вещества может демонстрировать панкреатический воспалительный процесс или прогрессирующий процесс некроза поджелудочной железы.
- Эндоскопия желчевыводящих путей и поджелудочной железы. Во время процедуры через пищевод будет введена гибкая трубка с камерой, позволяющая наблюдать воспаленные ткани.
Панкреатит: лечение
Лечение острого панкреатита
Характер лечения острого панкреатита зависит от тяжести его проявления. Он может протекать с умеренной тяжестью, не вызывая осложнений, или быть серьезным, требующим немедленной госпитализации.
Легкая форма острого панкреатита
Основной целью терапии является поддержка основных функций организма, чтобы дать время поджелудочной железе восстановиться. Она включает:
- Облегчение боли. Даже легкая форма панкреатита может вызвать сильную боль, при которой назначают обезболивающие препараты.
- Противорвотные препараты помогут от обезвоживания и тошноты.
- Парентеральное питание позволит поджелудочной железе восстанавливаться, не выделяя ферменты для переваривания твердой пищи.
- Внутривенные инфузии жидкости. Организм часто страдает от обезвоживания во время острого панкреатита, поэтому жидкость будут восполнять внутривенно.
Большинство людей с легким острым панкреатитом могут быть выписаны из больницы в течение недели.
Тяжелая форма острого панкреатита
Тяжелая форма заболевания требует немедленной госпитализации и введения инфузионных растворов и анальгетиков. При таком типе воспаления организм также может потерять большое количество жидкости, уменьшая объем крови до опасного. Тяжелый приступ обычно длится всего несколько дней, если нет осложнений и некроза ткани поджелудочной железы или накопления жидкости вокруг железы.
В отделении интенсивной терапии проводится тщательный мониторинг состояния пациента на протяжении двух недель, поскольку тяжелый панкреатит может вызвать повреждение сердца, легких или почек.
Если причиной острого воспаления стали желчные камни, то обычно требуется удаление желчного пузыря или эндоскопическое удаление камней. После операции воспаление уменьшается и поджелудочная железа, как правило, возвращается к нормальному функционированию.
Некротический панкреатит
Крайне тяжелые случаи панкреатита могут привести к гибели ткани поджелудочной железы (некрозу). У 40-70% пациентов это осложнение развивается на второй или третьей неделе заболевания. Мертвые ткани являются хорошей средой для развития инфекции, которая распространяется в кровоток (сепсис), а оттуда во все остальные органы. Поскольку инфекция поджелудочной железы является основной причиной смертности, может потребоваться хирургическое вмешательство для удаления поврежденной ткани, если развивается вторичное воспаление. Польза от профилактической антибактериальной терапии является на сегодняшний день спорной. Лечение антибиотиками начинают только при подтверждении бактериальной причины воспаления.
Лечение хронического панкреатита
Лечение панкреатита на хроническом уровне сложнее и длительнее. Оно будет направлено на улучшение метаболических процессов, поскольку поджелудочная железа не способна функционировать должным образом.
Лечение включает в себя богатую углеводами диету с низким содержанием жиров для облегчения пищеварения, частый прием пищи небольшими порциями. Если возникает боль, следует переходить только на жидкую пищу. При всех типах панкреатита настоятельно рекомендуется избегать употребления алкоголя.
В дополнение к диетическому питанию назначают прием пищеварительных ферментов в виде таблеток (Панкреатин, Креон, Мезим). Принимать их необходимо во вместе с приемом пищи, чтобы улучшить усвоение питательных веществ.
Если были повреждены клетки железы, отвечающие за эндокринные функции, то необходим прием инсулина.
Очень важно снизить частоту приступов, поскольку воспаление может стать причиной восприимчивости органа к бактериальной или грибковой инфекции. Внутри поджелудочной железы могут образовываться мешки с панкреатической жидкостью, которые способны проникать в нижнюю брюшную полость и вызывать тяжелые инфекции. Кроме того, панкреатит может развиться в рак поджелудочной железы.
Основы правильного питания при панкреатите
Строгая диета при панкреатите – залог успешного лечения и быстрого выздоровления. Диета состоит из натуральной и свежей пищи. В ней нет места для алкоголя, соленого, острого, жирного и жареного. Пренебрежение рекомендациями врача влечет за собой последствия и осложнения.
При хроническом панкреатите острая фаза сменяется ремиссией. Чтобы не наносить дальнейшего вреда организму и облегчить симптомы, рекомендуется придерживаться следующих правил питания:
- Первые два дня – голод. Важно обеспечить отдых поджелудочной железы. Это поможет уменьшить отек и замедлить воспаление, что ускорит процесс восстановления органа;
- Далее ежедневный рацион следует разделить на 6 порций, чтобы не нагружать поджелудочную;
- Следите за химическим составом пищи. После исчезновения боли поддерживайте ежедневное потребление белков и углеводов на уровне 150 и 65 грамм соответственно;
- Еда не должна быть холодной или горячей. Ешьте только теплую пищу;
- Лучше употреблять пищу, перетертую через терку, блендер или мясорубку;
- Еда должна быть вареная или приготовленная на пару;
- Суточная норма калорий должна составлять не более 2 тыс. ккал;
- Важно пить больше жидкости, а лучше – минеральную воду.
Примерное меню на неделю при панкреатите
|
|
Завтрак |
Второй завтрак |
Обед |
Полдник |
|
День 1 |
Вареная курица, чай |
Овсянка на молоке, чай |
Морковный суп-пюре, печеная рыба, чай |
Печеное яблоко |
|
День 2 |
Омлет из белка, вареная рыба или творожный пудинг |
Домашний творог, чай с молоком |
Овощной картофельный суп, фрикадельки на пару |
Твердый сыр |
|
День 3 |
Творожное печенье |
Омлет, чай, хлеб |
Гречка, творог, тушеные кабачки |
Тертое яблоко |
|
День 4 |
Вареная говядина, овсянка с молоком, чай |
Омлет, чай |
Овощной суп, макароны, желе, компот |
Творог и чай |
|
День 5 |
Овсянка, белый хлеб, минеральная вода без газа |
Крем-пудинг, яблочное варенье, чай |
Овощной суп, тыквенная каша, творог |
Омлет из белка |
|
День 6 |
Картофельное пюре с рыбой, чай |
Творог |
Картофельно-морковный суп, мясной фарш на пару, гречка |
Чашка йогурта |
|
День 7 |
Овсянка, мясной фарш на пару, чай |
Творог |
Суп овсяный, пирожки на пару, печеное яблоко |
Омлет из белка, кефир |
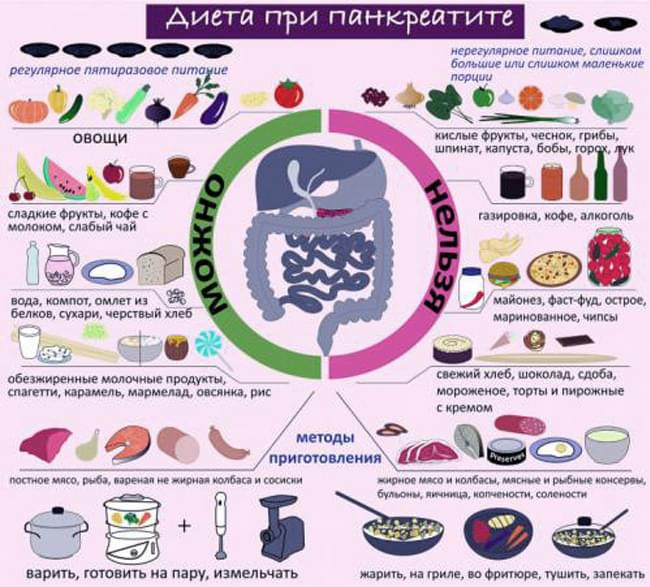
Какие продукты под запретом при панкреатите?
Многие продукты вызывают обострение хронического панкреатита, поэтому их рекомендуется избегать:
- Мясо. Запрещено жирное и копченое мясо, жирный мясной бульон. Гастроэнтерологи запрещают употреблять свинину, утятину, гусятину, шашлыки, хот-доги и сосиски.
- Жирная рыба: сом, скумбрия, форель или лосось – не должна присутствовать на столе человека с панкреатитом.
- Фрукты. При панкреатите даже некоторые фрукты не приносят пользы организму. К ним относятся авокадо, виноград, финики, клюква и инжир. Нежелательно употребление кураги, поскольку она содержит много сахара.
- Овощи. Врачи советуют во время обострения не употреблять капусту, лук, редиску, шпинат, перец, хрен, редьку. К этой категории диетологи относят огурцы и помидоры, отмечая высокую чувствительность поджелудочной к этим овощам. Бобовые культуры, которые вызывают брожение, также не полезны.
- Грибы создают огромную нагрузку на железу, поэтому при панкреатите запрещается есть их в любой форме.
- Консервированные и маринованные продукты, запрещены, особенно если при их приготовлении используется уксус.
- Зерновые и хлеб. При обострении свежий хлеб и другая выпечка не допускаются. Рекомендуется заменить их на печенье, крекеры или вчерашний хлеб. Кукуруза и пшеничная каша запрещены.
- Напитки. Панкреатит и алкоголь несовместимы. Для других напитков категория запрета включает квас, кофе и какао, молоко, крепкий чай и газировку.
- Сладости. К сожалению, при панкреатите не следует употреблять пищу с высоким содержанием углеводов и жиров. Следует отказаться от шоколада, мороженого, тортов, пирожных и кремов. Кондитерские изделия содержат трансжиры, которые наносят вред даже здоровому организму.
Ключом к быстрому выздоровлению является отказ от использования продуктов, которые усиливают или провоцируют воспалительный процесс, стимулируя. Также не следует забывать о регулярном приеме пищеварительных ферментов, назначенных врачом, которые оказывают неоценимую поддержку организму.
Здоровье бесценно – берегите себя!
Моя Аптека – с любовью и заботой.
САМОЛЕЧЕНИЕ МОЖЕТ БЫТЬ ВРЕДНЫМ ДЛЯ ВАШЕГО ЗДОРОВЬЯ Информация в статье имеет исключительно ознакомительный характер. Администрация сайта mypharmacy.com.ua не несет ответственности за какие-либо прямые или косвенные последствия, возникшие в результате использования информации на сайте.