Цукровий діабет є надзвичайно поширеним хронічним захворюванням, яке посідає третє місце серед основних причин смертності: після серцево-судинних та онкологічних захворювань. Існує кілька типів діабету, перший з яких є найважчим. Він виникає, в основному, в дитячому та юнацькому віці, але це не означає, що хвороба не може наздогнати у зрілому та похилому віці. Багато хто чув про це інсулінозалежне захворювання, тому в даній публікації розглянемо особливості 1 типу діабету, перші симптоми, причини, методи лікування і те, з якими складнощами стикаються його носії.
ЗМІСТ:
Що таке цукровий діабет 1-го типу?
Як виникає цукровий діабет?
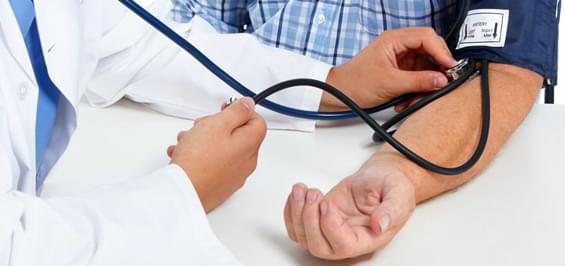
Джерелом енергії для людського тіла є їжа. Вона забезпечує організм енергією, яка потрібна на виконання всіх основних функцій. Коли ми їмо, їжа потрапляє у шлунок та кишечник, там вона розщеплюється і частина її перетворюється на цукор (глюкозу). З кишківника глюкоза всмоктується в кровотік, а потім потрапляє в клітини організму, які перетворюють її на енергію. Щоб глюкоза потрапила до клітин і стала енергією, потрібен ключ. Таким ключем є гормон інсулін, що виробляється так званими «бета-клітинами», що знаходяться у підшлунковій залозі. Інсулін бере участь у метаболічних процесах вуглеводів і жирів у всіх тканинах, але його вирішальна роль полягає в тому, щоб допомогти доставити глюкозу в клітини для виробництва енергії. Нестача цукру всередині клітин викликає розщеплення жирів та білків як замінника джерела енергії. Використання цього ресурсу призводить до руйнування тканин, що призводить до втоми та втрати ваги.
Якщо з якихось причин підшлункова залоза не виробляє інсулін або виробляє його недостатньо, тоді цукор замість того, щоб потрапляти в клітини та перетворюватися на енергію, залишається в кровотоку і організм не може його використовувати. Рівень цукру у крові стає високим, а його надлишок виводиться із сечею. Через появу глюкози в сечі нирки також важко поглинають воду, яка проходить через них назад у кровоносні судини і організм реагує багаторазовим сечовипусканням. Крім того, існує небезпека зневоднення, на яку організм реагує посиленням спраги, звідси і дві явні ознаки діабету – спрага та часте сечовипускання. Згодом високий рівень глюкози в крові ушкоджує дрібні кровоносні судини, що призводить до захворювань очей, нирок, нервових закінчень, а також серцево-судинної системи.
Цукровий діабет типу 1: що це?
Діабет першого типу – це аутоімунне захворювання, при якому організм перестає виробляти інсулін. Імунна система, яка повинна захищати організм від ворожих факторів, з невідомої поки що причини, помилково розпізнає бета-клітини як ворога, атакує і поступово знищує їх, поки вони не зникнуть повністю, а вироблення інсуліну при цьому припиняється. Діабет є хронічним, невиліковним захворюванням, оскільки бета-клітини підшлункової залози руйнуються необоротно і не можуть бути відновлені. Пацієнт повинен постійно одержувати інсулін лише шляхом ін'єкцій. Інсулін у формі таблеток або сиропу неприпустимий, оскільки гормон є складним білоком і розщеплюється в травному, не досягаючи своєї мети.
Цей тип захворювання називають ще «ювенільним діабетом», оскільки він найчастіше з'являється в молодому віці, але може розвинутись і набагато пізніше. Пік захворюваності припадає на вік від 4 до 7 років та підлітковий вік.
Діабет 1 типу не є генетичним захворюванням у класичному розумінні цього слова та не має чіткої спадкової закономірності. Однак люди з певною генетичною структурою мають підвищений ризик, який робить їх більш чутливими до факторів навколишнього середовища, які стимулюють імунну систему до початку аутоімунного процесу, коли імунна система організму атакує та руйнує бета-клітини, що виробляють інсулін.
Причини цукрового діабету
Причина початку процесу самознищення бета-клітин підшлункової залози досі не зрозуміла. У формування процесу залучено багато чинників. Відомо, що для розвитку такого процесу необхідне поєднання як мінімум двох важливих умов: генетична схильність до його розвитку та вплив вірусу протягом життя або одного з факторів довкілля, які можуть активувати імунну систему проти бета-клітин.
Генетична схильність
Було виявлено, що більшість людей з діабетом мають певну генетичну структуру, яка відрізняє їхню відмінність від решти населення. З іншого боку, очевидно, що одного генетичного навантаження недостатньо, і прикладом цього є частота захворювання серед однояйцевих близнюків, у яких вона однакова. Коли в одного з близнюків розвивається хвороба, ризик для іншого близнюка становить близько 40% (а не 100%), що вказує на наявність інших факторів, найбільш важливим з яких є фактор навколишнього середовища.
Чинники довкілля
Багато факторів, таких як дієта, географічне положення, соціально-економічний статус, гігієна та різні вірусні інфекції вважаються додатковими активаторами генетичної схильності. Багато дослідників вважають, що причиною захворювання є вірус і протягом багатьох років вказували на різні види вірусів. Зараз широко стверджується, що віруси, швидше за все, відповідальні за активацію аутоімунного процесу, що викликає діабет 1 типу, належать до групи ентеровірусів, що розмножуються в травному тракті. Вірус цієї групи може проникати в бета-клітини підшлункової залози, розмножуватися в них і потім знищувати.
Симптоми діабету 1-го типу
На жаль, руйнування бета-клітин відбувається практично без симптомів. Коли майже всі клітини зруйновані, підвищується рівень глюкози у крові і лише тоді з'являються ознаки хвороби. Типові симптоми діабету першого типу у дітей мають тенденцію розвиватися протягом дуже короткого періоду – днів чи тижнів. Аутоімунний діабет у дорослих, як правило, розвивається повільніше. Ознаки цукрового діабету включають:
- Часте сечовипускання. Коли рівень цукру в крові піднімається вище за нормальний, то організм починає виводити його з сечею. У здорових людей у сечі цукор не виявляється. Тільки коли його рівень у крові перевищує 180-200 мг/дл, він починає виводиться з сечею, що викликає надмірне сечовипускання і, отже, зневоднення.
- Почуття спраги. Організм намагається заповнити велику кількість рідини, що виділяється із сечею, тому виникає відчуття надмірної спраги.
- Підвищений апетит. Нестача інсуліну в крові посилає в мозок сигнал голоду, що викликає потребу в їжі.
- Зниження ваги, незважаючи на підвищений апетит. Цукор, який надходить з їжею, не досягає «зголоднілих» клітин. У відповідь це організм починає використовувати інші компоненти. Спочатку білок з м'язів, а потім жир. Виведення цукру із сечею також сприяє схуднення.
- Слабкість та втома. Клітини не можуть виробляти енергію з глюкози, тому виникає відчуття втоми та слабкості.
- Кататонічний ацидоз. Це одне з безпосередніх та тяжких ускладнень діабету 1 типу, яке виникає, коли рівень цукру в крові підвищується до дуже високих значень понад 300-400 мг/дл. Це невідкладна ситуація, яка потребує негайного введення інсуліну. Таке ускладнення супроводжується слабкістю, нудотою, блюванням та болем у животі. Крім того, якщо вчасно не надати медичної допомоги, стан може погіршитися і навіть загрожувати життю.
Можуть спостерігатися й інші симптоми, включаючи зміну апетиту, нечіткість зору, свербіж статевих органів, різні шкірні симптоми, біль у животі, нудоту і блювання, а також фруктовий запах з рота.

Ускладнення цукрового діабету
Згодом ускладнення діабету першого типу можуть вражати основні органи тіла, включаючи серце, кровоносні судини, нерви, очі, нирки і навіть поставити під загрозу життя.
- Гіперглікемія – значне підвищення рівня цукру в крові, що супроводжується зневодненням, організм переходить у стан шоку, спостерігається втрата свідомості та у крайньому випадку –смерть.
- Гіпоглікемія – значне зниження рівня цукру в крові, що супроводжується слабкістю, запамороченням, почуттям голоду, прискореним серцебиттям, пітливістю, тремором, сплутаністю свідомості, втратою свідомості та у крайніх випадках – смертю.
- Серцево-судинні захворювання. Діабет різко збільшує ризик серцево-судинних захворювань, включаючи ішемічну хворобу серця з болем у грудях (стенокардія), серцевий напад, інсульт, атеросклероз та гіпертонію.
- Пошкодження нервів (невропатія). Надлишок глюкози може пошкодити стінки дрібних кровоносних судин (капілярів), які живлять нерви, особливо нерви нижніх кінцівок. Це може викликати поколювання, оніміння, печіння або біль, який зазвичай починається з кінчиків пальців і поступово поширюється вгору по тілу. Неправильно контрольований рівень цукру в крові може зрештою викликати повну втрату чутливості в уражених кінцівках. Пошкодження нервів у системі травлення може викликати нудоту, блювання, діарею або запор. У чоловіків може виникати еректильна дисфункція.
- Пошкодження нирок (нефропатія). Нирки містять мільйони крихітних кровоносних судин, які фільтрують "відходи", що знаходяться в крові. Діабет може пошкодити цю тонку систему фільтрації та викликати серйозну ниркову недостатність або необоротне захворювання нирок, що потребує діалізу або трансплантації.
- Захворювання очей. Діабет може пошкодити кровоносні судини сітківки очей (діабетична ретинопатія) та спричинити сліпоту. Також збільшується ризик інших серйозних проблем із зором, таких як катаракта та глаукома.
- Діабетична стопа. Ушкодження нервів чи поганий приплив крові до ніг збільшує ризик різних захворювань стоп. Без лікування рани та виразки можуть перетворитися на серйозні інфекції, які можуть вимагати ампутації стопи.
- Діабет може спричинити подразнення шкіри та інфекції ротової порожнини, у тому числі бактеріальні та грибкові. Також можуть виникнути захворювання ясен та сухість у роті.
- Ускладнення при вагітності. Високий рівень глюкози в крові може бути небезпечним як для матері, так і для дитини. Ризик викидня, мертвонародження та вроджених дефектів збільшується, якщо діабет не контролюється належним чином.
Діагностика цукрового діабету 1 типу
Діагноз діабету ставиться на підставі аналізу рівня цукру в крові натще і після їди. Норма цукру в крові при заборі з пальця натще становить 3,3-5,5 ммоль/л (або 100 мг/дл), а після їжі – 5,6-6,6 ммоль/л (не більше 180 мг/дл).
Норма цукру в крові (мг/дл) у різних вікових груп
|
|
До 6 років |
6-12 років |
13-19 років |
Дорослі |
|
Голодування |
80-180 |
80-180 |
70-150 |
Менш 100 |
|
Після їжі |
Менш 180 |
Менш 140 |
Менш 140 |
Менш 180 |
|
Пред сном |
110-200 |
100-180 |
90-150 |
100-140 |
Після встановлення діагнозу цукровий діабет через підвищений рівень цукру в крові необхідно визначити його тип. Скарги пацієнта часто допомагають визначити, чи він є діабетом 1 або 2 типу, оскільки діабет 2 типу найчастіше зустрічається у людей з надмірною вагою або ожирінням.
Діагноз діабету 1 типу встановлюється на підставі низького рівня інсуліну в крові та наявності антитіл (білків, що належать імунній системі) проти різних компонентів бета-клітин підшлункової залози. У дорослих аутоімунне захворювання розвивається поступово, подібно до діабету 2 типу, що ускладнює діагностику.
Рання діагностика та дотримання відповідного лікування для запобігання можливим ускладненням – це необхідна умова для високої якості життя людини. Але, на жаль, у багатьох випадках діабет діагностується тільки після того, як пацієнти досягли стану діабетичного кетоацидозу.

Лікування діабету першого типу
Лікування цукрового діабету 1 типу є комплексним. Воно включає:
- Прийом інсуліну;
- Контроль за споживанням вуглеводів, жирів та білків;
- Постійний контроль за рівнем цукру в крові;
- Здорове харчування;
- Підтримка здорової ваги;
- Фізична активність.
Мета лікування полягає в тому, щоб підтримувати рівень цукру в крові якомога ближче до норми протягом дня: перед їдою на рівні 80-130 мг/дл і після їди до 180 мг/дл.
Інсулін
Людям з діабетом 1 типу необхідне довічне ін'єкційне введення інсуліну. Це не виліковує хворобу, але запобігає прогресу та розвитку ускладнень. Він буває кількох типів:
- Інсулін короткої дії (нормальний);
- Інсулін швидкої дії;
- Інсулін середньої тривалості дії;
- Інсулін тривалої дії.
Інсулін не можна приймати внутрішньо у вигляді таблеток або інших оральних форм, тому що шлункові ферменти розщеплюють гормон і заважають його роботі. Отже, пацієнту доведеться вводити його за допомогою ін'єкцій чи інсулінової помпи.
Для ін'єкцій використовують шприц із тонкою голкою або інсулінову ручку для введення інсуліну під шкіру. Інсулінові ручки виглядають як чорнильні ручки та існують як одноразові, так і багаторазові пристрої.
Пацієнту, ймовірно, знадобиться суміш різних типів інсуліну для використання протягом дня та ночі. Багаторазові щоденні ін'єкції, що включають комбінацію інсуліну тривалої дії у поєднанні з інсуліном швидкої дії, імітують нормальне використання гормону організмом більшою мірою, ніж старі схеми введення, які вимагали однієї чи двох ін'єкцій на день. Доведено, що режим із трьох або більше ін'єкцій на день краще нормалізує рівень цукру в крові.
Інсулінова помпа являє собою пристрій розміром із сірникову коробку або більше, яку необхідно носити на зовнішній стороні стегна. Трубка з'єднує резервуар з інсуліном та катетером, вставленим під шкіру в животі. Цей тип помпи можна носити по-різному, наприклад, на поясі, кишені або зі спеціальними ременями.
Також існують бездротові помпи. Пацієнт носить пристрій, у якому знаходиться резервуар з інсуліном та крихітним катетером, вставленим під шкіру. Інсуліновий пристрій можна носити на животі, попереку, нозі чи руці. Програмування упорскування здійснюється за допомогою бездротового пристрою, що обмінюється даними з об'єктом. Насоси запрограмовані на автоматичне запровадження певної кількості інсуліну швидкої дії. Деякі дослідження показали, що інсулінова помпа може бути більш ефективною у контролі рівня цукру в крові, ніж ін'єкції, але багато людей досягають хорошого рівня цукру в крові навіть за допомогою самостійних ін'єкцій. Інсулінова помпа у поєднанні з пристроєм для безперервного контролю рівня глюкози може забезпечити ще кращий контроль рівня цукру в крові.
Штучна підшлункова залоза
У вересні 2016 року в США було схвалено першу штучну "підшлункову залозу" для людей з діабетом 1 типу віком від 14 років і старше. Друга штучна "підшлункова залоза" була схвалена у грудні 2019 року. Цей механізм називається подачею інсуліну по замкнутому циклу. Метод передбачає імплантацію пристрою пацієнту, який кожні 5 хвилин перевіряє рівень цукру в крові, та підключається до інсулінової помпи. При необхідності пристрій автоматично подає необхідну кількість інсуліну. Існують додаткові системи штучної підшлункової залози, які нині відбуваються клінічні випробування.
Інші ліки
Часто людям із діабетом 1 типу ендокринолог призначає додаткові ліки:
- Ліки від високого артеріального тиску. Ваш лікар може призначити інгібітори конверсії ангіотензину (АПФ) або блокатори ангіотензину, щоб зберегти здоров'я нирок. Ці препарати рекомендуються людям з діабетом, що страждають на артеріальний тиск вище 140/90 мм рт. ст.
- Ацетилсаліцилова кислота. Лікар також може порекомендувати приймати препарати з ацетилсаліциловою кислотою щодня для захисту серця, якщо є підвищений ризик серцевого нападу або судинних ускладнень.
- Ліки, що знижують рівень холестерину. Людям із діабетом потрібен ретельний контроль над холестерином через високий ризик серцевих захворювань. Лікар призначає препарат та схему прийому індивідуально для кожного пацієнта. Рекомендується, щоб рівень холестерину ліпопротеїнів низької щільності був нижчим за 100 мг/дл, а рівень ліпопротеїнів високої щільності («хороший» холестерин) становить більше 50 мг/дл у жінок та більше 40 мг/дл у чоловіків. Рівень тригліцеридів вважається ідеальним, коли він нижче 150 мг/дл.
Моніторинг рівня цукру в крові
Залежно від типу лікування інсуліном пацієнту може знадобитися перевіряти та документувати рівень цукру в крові не менше 4-х разів на день. Рекомендується перевіряти цей показник перед їжею, перед сном, перед тренуванням або керуванням автівки, а також коли пацієнт відчуває ознаки гіпоглікемії. Ретельний моніторинг рівня цукру в крові – єдиний спосіб переконатись, що він залишається в межах цільового діапазону. Навіть коли пацієнт приймає інсулін і їсть у певний час, показник може несподівано змінитися. Людина з часом дізнається, як змінюється рівень цукру в його крові у відповідь на їжу, активність, ліки, стрес, гормональні зміни та алкоголь.
Персональні вимірювальні прилади допомагають легко контролювати рівень цукру на крові в домашніх умовах. Вони використовують невелику краплю крові з пальця для миттєвого виміру.
Зміна способу життя
Дієтологічні коригування харчування мають кілька основних цілей:
- Підтримка балансу рівнів цукру в крові для запобігання гіпоглікемії та гіпоглікемії;
- Підтримка нормальної маси тіла та запобігання надмірній ваги;
- Підтримка здорового ліпідного профілю для запобігання серцево-судинним захворюванням.
- Фізичні вправи також відіграють важливу роль у підтримці здоров'я людей із діабетом першого типу.
Моніторинг показників здоров'я
Кожні 3 місяці пацієнтам із діабетом потрібен контроль наступних показників:
- Аналіз крові на глікований гемоглобін, який показує баланс цукру за останні 3 місяці.
- Аналіз на функцію нирок;
- Аналізи на функцію печінки;
- Ліпідний профіль крові;
- Аналіз сечі на мікроальбумін, креатинін;
- Вимірювання артеріального тиску в положенні лежачи та стоячи, вимірювання частоти серцевих скорочень.
Не рідше 1 разу на рік потрібне обстеження ЕКГ, офтальмологічне обстеження, обстеження стоп, консультація стоматолога, обстеження кровоносних судин.
Хоча діабет 1 типу вимагає багатьох змін у повсякденному житті, із цим захворюванням можна вести нормальне життя у всіх аспектах. Для цього необхідно дотримуватися правильного способу життя та перебувають під регулярним наглядом лікарів.
Здоров'я безцінно – бережіть себе!
Моя Аптека – з любов'ю та турботою.