Більшість з нас знайомі з терміном «високий кров'яний тиск» або «гіпертонія», який є поширеним захворюванням серцево-судинної системи. Високий тиск виникає в артеріях, що ведуть від серця до всіх органів тіла (велике коло кровообігу). Однак підвищений тиск може виникати і в артеріях, що ведуть від серця до легень (мале коло кровообігу). Це захворювання носить назву «легенева гіпертензія». Воно менш поширене, але смертність від нього набагато вище. Чому воно виникає і якими скаргами супроводжується? Які методи лікування та діагностики пропонує сучасна медицина і чи потрібна операція? Про це піде мова в даній публікації.
ЗМІСТ:
Що таке легенева гіпертензія?
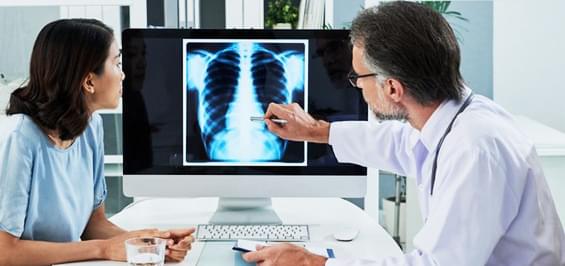
Легенева артеріальна гіпертензія (ЛАГ) – це тип гіпертонії, що вражає легеневі артерії і праву частину серця.
У здорової людини кров'яний тиск в легеневих артеріях набагато нижче, ніж в аорті та судинах, що виходять з неї. Але при розвитку ЛАГ дрібні судини звужуються, ускладнюючи приплив крові до легенів та збільшуючи тиск в легеневих артеріях. Коли кров виходить з правого шлуночка серця у напрямку до легенів, вона зустрічає опір, через що правий шлуночок повинен працювати посилено, щоб перекачувати кров в легені, що в кінцевому підсумку призводить до слабкості м'язів міокарда та правошлуночкової недостатності. На ранніх стадіях це не шкодить організму та не викликає ніяких симптомів, але з часом порушується серцева діяльність, що створює небезпеку виникнення серцевої недостатності та навіть летального результату.
Захворювання частіше зустрічається у жінок, особливо молодих, ніж у чоловіків.
Вважається, що легеневий артеріальний тиск підвищений, якщо він перевищує 25 мм рт. ст. в стані спокою та 30 мм рт. ст. при фізичному навантаженні.
Класифікація легеневої гіпертензії
Виділяють 4 типи даного захворювання з причини виникнення:
- Ідіопатичний – не має певної причини або провокуючий фактор не виявлено;
- Спадковий – передається від батьків до дитини через мутації деяких генів;
- Медикаментозний – прийом деяких ліків може викликати звуження легеневих артерій як побічне явище;
- Асоційований – виникає як ускладнення на фоні інших захворювань, наприклад хронічної обструктивної хвороби легень (ХОЗЛ), хронічного легеневого фіброзу або муковісцидозу, апное уві сні, ВІЛ, вродженої вади серця, склеродермії, ревматоїдного артриту або васкуліту.
Ідіопатичний тип захворювання домінує над усіма іншими типами. Іншими словами, причина захворювання в більшості випадків залишається невідомою.
Фактори ризику, пов'язані з порушенням кровообігу в легенях, включають надмірну вагу, сімейну історію захворювання, супутню патологію, вживання важких наркотиків, таких як кокаїн, прийом таблеток для схуднення, що пригнічують апетит, та проживання в місцевості з високим забрудненням повітря.
Симптоми легеневої гіпертензії
Симптоми захворювання досить неспецифічні, тому виявити захворювання без професійної діагностики дуже складно. Крім того, на ранніх стадіях ЛАГ зазвичай не супроводжується жодними ознаками, тому і не викликає необхідність звернення за лікарською допомогою.
Перша характерна ознака наявності легеневої гіпертензії – це задишка при фізичному навантаженні. Спочатку вона з'являється тільки під час значних навантажень, а на пізніх стадіях – при легких фізичних навантаженнях (ходьбі, присіданні) або навіть в стані спокою. Також пацієнт скаржиться на швидку стомлюваність, прискорене і нерегулярне серцебиття, втрату свідомості на кілька секунд при важкому фізичному навантаженні, а потім відразу ж встає, як ні в чому не бувало. Іноді виникають болі в грудях або дискомфорт у животі, головний біль.
Коли хвороба починає порушувати діяльність правого шлуночка серця, то з'являються симптоми серцевої недостатності, що включають набряки ніг та черевної порожнини, брак кисню, що викликає синюшний колір шкіри. Ці симптоми вже є сигналом тривоги та вимагають невідкладного лікування.
Ускладнення легеневої гіпертензії
Порушення кровообігу в легенях може призвести до розвитку небезпечних ускладнень:
- Серцева недостатність. У стані, коли правий шлуночок повинен працювати інтенсивніше, щоб кров потрапляла в легені, серце починає компенсувати звуження легеневих артерій, потовщуючи стінки міокарду та розширюючи правий шлуночок, щоб збільшити об'єм крові, який він може зберігати. При цьому, з часом правий шлуночок колапсує в результаті гіперактивності та може розвинутися серцева недостатність.
- Тромбоз. Коли тиск збільшується через звуження легеневих кровоносних судин, то збільшується ризик виникнення згустків крові, які можуть привести до закупорки судин, які страждають від звуження.
- Аритмія. На тлі ЛАГ та підвищеної активності серця спостерігається прискорене серцебиття, запаморочення та непритомність.
- Кровотеча. Високий тиск може призвести до кровотечі в легенях з кривавим кашлем.
Легенева артеріальна гіпертензія: діагностика
Діагностувати це захворювання на ранній стадії дуже складно, оскільки воно не супроводжується типовими симптомами та не може бути виявлено за допомогою звичайних медичних тестів, включаючи аналізи крові та сечі. Навіть на пізніх стадіях симптоми легеневої гіпертензії можуть нагадувати ознаки інших захворювань серця та легенів. Часто діагноз може бути встановлений лише через 3-5 років.
Процес обстеження легеневої гіпертензії включає виявлення типових скарг, з'ясування сімейної історії хвороби, лабораторні та апаратні дослідження:
- Ехокардіографія (ЕхоКГ). Ехокардіограма представляє собою УЗД серця, при якому досліджується структура та функції серця шляхом зчитування високочастотних звукових хвиль. Тест дозволяє виявити порушення функцій та анатомічної будови правого шлуночка, в тому числі потовщення його стінок. Також дослідження відображає активність камер серця і серцевих клапанів.
- Електрокардіографія (ЕКГ). Допомагає виявити аномалії в серцевому ритмі та судити про порушення діяльності шлуночків.
- Рентген грудної клітини. Обстеження дозволяє побачити структуру серця, легенів та грудної клітини. З його допомогою можна побачити розширення правого шлуночка та легеневої артерії.
- Комп'ютерна томографія (КТ). КТ з контрастуванням допомагає визначити причини гіпертензії в легенях, оцінити її ступінь розвитку, виявити тромби та інші захворювання легенів.
- Магнітно-резонансна томографія серця (МРТ). МРТ точно візуалізує розміри і функцію серцевих шлуночків. Виконується при неоднозначних результатах ЕхоКГ.
- Аналізи крові. Виконують для виявлення порушень в роботі печінки, ВІЛ-інфекції, гепатиту та аутоімунних захворювань, яким супроводить гіпертонія легенів.
- Катетеризація серця. Діагностична катетеризація необхідна для підтвердження діагнозу, але може виконуватися тільки в спеціалізованих медичних центрах. Дослідження передбачає введення гнучкого катетера через вену в області шиї в правий шлуночок серця і легеневу артерію. Це дозволяє безпосередньо виміряти кров'яний тиск в цих областях та точно встановити діагноз.
- Тест на втому. Дозволяє оцінити стан пацієнта під час фізичної активності. Тест передбачає 6-хвилинну ходьбу пацієнтом, до і під час якої відзначаються параметри артеріального тиску в судинах.
Ступені тяжкості легеневої гіпертензії
Після постановки діагнозу за результатами діагностичних тестів захворювання класифікують за ступенем тяжкості:
- Ступінь 1 – безсимптомна ЛАГ та нормальний стан під час фізичної активності;
- Ступінь 2 – не супроводжується симптомами в стані спокою, але при фізичній активності проявляється стомлюваність, задишка та тиск в грудях;
- Ступінь 3 – не супроводжується симптомами в стані спокою, але при легкій фізичній активності спостерігаються виражені симптоми;
- Ступінь 4 – супроводжується симптомами в стані фізичного напруження та під час відпочинку.
Лікування легеневої гіпертензії
Методи лікування високого артеріального тиску в легенях залежать від причини його виникнення та стадії розвитку хвороби. Саме по собі захворювання відноситься до хронічних невиліковних, але медикаментозна терапія допомагає полегшити симптоми, уповільнити прогресування захворювання та поліпшити якість життя. Прийом ліків зазвичай вимагає тривалого медичного спостереження, щоб переконатися, що лікування приносить користь та запобігає розвитку фатальних ускладнень.
Медикаментозне лікування ЛАГ
Не дивлячись на рідкість захворювання сучасна фармакологія пропонує ряд медикаментів, які розділені на 3 напрямки: антагоністи рецепторів ендотеліну, інгібітори фосфодіестерази, простаноїди.
- Інгібітори фосфодіестерази типу-5. Препарати на основі силденафілу та тадалафілу розширюють здорові кровоносні судини і знижують тиск в легенях. Більшість з них підвищують еректильну функцію у чоловіків.
- Антагоністи рецепторів ендотеліну. Препарати цієї групи сприяють блокуванню рецепторів, що викликають розширення кровоносних судин. Ці препарати можуть викликати ускладнення з боку печінки, тому вимагають регулярного медичного спостереження та контролю за допомогою аналізів крові на функцію печінки.
- Простаноїди. Простациклін має дуже сильну судинорозширювальну дію. Його синтетичні аналоги призначені для введення шляхом інгаляції або підшкірно, а у виняткових випадках також внутрішньовенно в рамках лікування.
Паралельно з основним лікуванням ЛАГ, проводять загальну терапію, яка включає прийом таких ліків:
- Блокатори кальцієвих каналів. Ці препарати ускладнюють поглинання кальцію стінками кровоносних судин та м'язами серця, сприяючи зниженню їх тонусу та розслабленню.
- Ліки від порушень серцевого ритму. Призначають для контролю частоти серцевих скорочень і підвищення серцевої активності.
- Діуретики. Сечогінні засоби сприяють виведенню з організму зайвої рідини, сприяючи зниженню тиску в кровоносній системі.
- Антикоагулянти. Використовуються в якості основного лікування легеневої гіпертензії, оскільки це явище пов'язане з підвищеним ризиком утворення тромбів як через серцеву недостатність. Засоби на основі варфарину розріджують кров, запобігаючи її згортанню.
Киснева терапія. На додаток до медикаментозного лікування деяким людям з діагнозом легенева гіпертензія рекомендується додаткова киснева терапія. Киснева терапія проводиться за різними технологіями з використанням кисневих масок та балонів. У разі загострення ЛАГ пацієнту може знадобитися тривала оксигенотерапія.
Хірургічне лікування легеневої гіпертензії
Коли медикаментозне лікування ЛАГ не допомагає, і після того, як було випробувано кілька видів ліків та їх комбінацій, потрібне хірургічне втручання, щоб запобігти серйозним та небезпечним для життя ускладненням. На сьогоднішній день практикують кілька видів операцій для лікування легеневої гіпертензії:
- Атрио-септостомія. При цій операції на відкритому серці робиться розріз, що знімає навантаження на праву частину серця. Операція може супроводжуватися різними ускладненнями, в тому числі порушеннями серцевого ритму, і є кроком до трансплантації легенів.
- Трансплантація легенів. Останнім засобом при особливо важких станах ЛАГ є пересадка здорових легенів. У деяких випадках потрібна комбінована пересадка серця та легенів. Трансплантація легенів пропонується на пізніх стадіях в основному молодим пацієнтам, у яких діагностовано ідиопатична артеріальна легенева гіпертензія. Після такої операції потрібен тривалий прийом ліків для запобігання відторгнення імплантату (імунодепресантів) все життя, а пацієнту потрібне постійне медичне спостереження.
Здоров'я безцінне – бережіть себе!
Моя Аптека – з любов'ю і турботою.