Загальна інформація
Сайт Моя Аптека є сучасною інформаційно-довідниковою платформою, яка допомагає знайти і порівняти ціни на будь-які товари аптечного асортименту в аптеках України. Це найпростіший спосіб підібрати ліки за найнижчою ціною в найближчій до Вас аптеці і заощадити до 20-30% на деяких покупках.
Переглядайте актуальні ціни та наявність необхідного товару в будь-якій аптеці на карті в онлайн форматі, бронюйте його всього в кілька кроків і забирайте в зручний час у зазначеній аптеці.
-
Як забронювати ліки на сайті Моя Аптека?
Оформити резерв на необхідний товар можна за допомогою зеленої кнопки із позначкою кошика «Забронювати» на сторінці товару, на карті або прямо з каталогу.
-
Чи можна отримати знижку при резервуванні?
Так! Наш сервіс дає можливість економити до 30% вартості від фактичної ціни в аптеці на ті товари, на які передбачена знижка. Сума знижки вказується при оформленні броні.
-
Як оплатити і отримати своє замовлення?
Оплата і отримання товару здійснюється тільки в аптеці за адресою, який був обраний при бронюванні товару. Моя Аптека дає можливість кожному економити гроші і час на покупці ліків.
Сайт mypharmacy.com.ua не надає послуг по доставці/відправленні товарів
Економте до 30% при бронюванні товарів в аптеках.
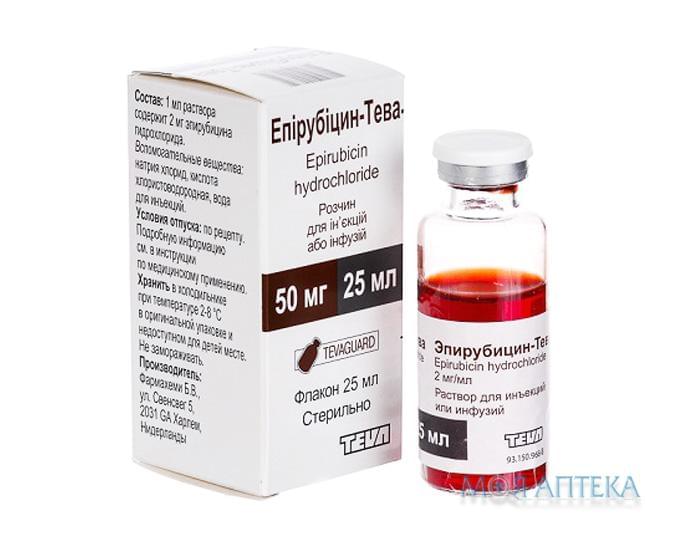
Епірубіцин-Тева р-н д/ін. та інф. 2 мг/мл фл. 25 мл №1
Основна інформація
онкологія
онкологія
Інфузії
рецептурний
Інструкція для Епірубіцин-Тева р-н д/ін. та інф. 2 мг/мл фл. 25 мл №1
- Склад
- Показання
- Протипоказання
- Спосіб застосування та дози
- Побічні реакції
- Передозування
- Застосування у період вагітності або годування груддю
- Умови зберігання
- Реєстраційні данні
Склад
діюча речовина: епірубіцину гідрохлорид;
1 мл розчину містить 2 мг епірубіцину гідрохлориду;
допоміжні речовини: натрію хлорид, кислота хлористоводнева, вода для ін’єкцій.
Лікарська форма
Розчин для ін’єкцій або інфузій.
Основні фізико-хімічні властивості: прозорий розчин червоного кольору.
Фармакотерапевтична група
Антрацикліни і споріднені сполуки.
Фармакологічні властивості
Фармакодинаміка.
Механізм дії епірубіцину визначається його здатністю утворювати комплекси з ДНК. Експериментальні дослідження на клітинних культурах показали, що епірубіцин швидко проникає в клітину і потрапляє в ядро, де гальмує синтез нуклеїнових кислот та мітоз. Активність епірубіцину була підтверджена на чисельних експериментальних моделях, зокрема на клітинних лініях лейкемії L1210 і P388, саркоми SA 180 (тверда та асцетична форма), меланоми В16, раку молочної залози, раку легенів Льюїса та раку товстої кишки 38. Крім того, ефект був продемонстрований і на людських пухлинах, трансплантованих безтимусним «голим» мишам (меланома та рак молочної залози, легенів, простати, яєчників).
Фармакокінетика.
У пацієнтів з нормальною функцією печінки та нирок рівні епірубіцину в плазмі після внутрішньовенної ін’єкції 60-150 мг/м2 знижувалися трьома експоненціальними фазами з дуже швидкою першою фазою і повільною останньою фазою, із середнім періодом напіввиведення близько 40 годин. Ці дози знижувалися у межах фармакокінетичної лінійності як щодо значень плазмового кліренсу, так і метаболізму. Високі значення плазмового кліренсу епірубіцину (0,9 л/хв) та уповільнене виведення свідчать про великий об’єм розподілу.
Серед ідентифікованих метаболітів найбільш важливими були епірубіцинол (13-ОН-епірубіцин), глюкуроніди епірубіцину та епірубіцинолу. Від доксорубіцину епірубіцин відрізняє 4’-О-глюкуронідація, і це може пояснювати більш швидке виведення епірубіцину та меншу його токсичність. Плазмові рівні найбільш важливого метаболіту епірубіцинолу завжди нижчі, ніж незмінного препарату, і їх динаміка практично паралельна.
Близько 9-10 % введеної дози виводяться із сечею протягом 48 годин. Епірубіцин в основному виводиться печінкою; близько 40 % уведеної дози виводяться з жовчю протягом 72 годин. Ослаблення функції печінки спричиняє підвищення плазмових рівнів препарату, що вимагає зменшення дози.
Показання
Епірубіцин-Тева ефективний при лікуванні широкого спектра новоутворень, включаючи рак молочної залози, злоякісні лімфоми, саркоми м’яких тканин, рак шлунка, рак печінки, підшлункової залози, прямої кишки, рак шийно-лицьової ділянки, рак легенів, рак яєчників, лейкемію.
Внутрішньоміхурове введення препарату Епірубіцин-Тева показане при лікуванні поверхневого раку сечового міхура (перехідноклітинний рак, карцинома in situ) та для профілактики рецидиву після трансуретральної резекції.
Протипоказання
Підвищена чутливість до епірубіцину гідрохлориду або до інших компонентів препарату, інших антрациклінів та антраценедіонів.
Період годування груддю.
Активна депресія функції кісткового мозку внаслідок раніше проведених курсів лікування із застосуванням інших протипухлинних засобів або радіотерапії.
Внутрішньовенне введення протипоказано пацієнтам з:
- персистуючою мієлосупресією (кількість нейтрофілів менше 1500/мм3);
- кардіоміопатіями, нещодавно перенесеним інфарктом міокарда, тяжкою аритмією, нестабільною стенокардією;
- наявною гострою генералізованою інфекцією;
- попереднім лікуванням максимальними кумулятивними дозами епірубіцину та/або іншими антрациклінами та антрацендіонами (див. розділ «Особливості застосування»);
- тяжким ураженням печінки.
Внутрішньоміхурове введення протипоказано пацієнтам з інфекціями сечовивідних шляхів, запаленням сечового міхура, зморщеним сечовим міхуром, великим об’ємом залишкової сечі, інвазивною пухлиною, що проростає у м’язовий шар сечового міхура та пацієнтам з гематурією. Особливої уваги потребують труднощі у проведенні катетеризації (а саме: уретральна непрохідність, спричинена значним внутрішньоміхуровим новоутворенням).
Особливі заходи безпеки
Наступних запобіжних заходів слід дотримуватися при застосуванні всіх протипухлинних препаратів:
- персонал повинен досконало володіти технікою розведення і введення;
- вагітних не слід допускати до роботи з препаратом;
- персонал, який працює з препаратом, повинен використовувати захисний одяг: захисні окуляри, захисний халат, одноразові рукавички і маску;
- робоча зона повинна бути пристосована для розчинення препарату (бажано з системою з ламінарним потоком повітря); робоча поверхня повинна бути захищена одноразовим абсорбуючим папером на пластиковій основі;
- усі засоби, що використовуються при введенні препарату або прибиранні, включаючи рукавички, слід зібрати в одноразові пакети для токсичних відходів з метою подальшої утилізації при високій температурі;
- у разі випадкового потрапляння препарату на шкіру або в очі слід негайно промити уражену ділянку шкіри великою кількістю води з милом, а очі промити розчином натрію бікарбонату. Уражені ділянки повинен оглянути спеціаліст;
- у разі випадкового забруднення предметів розчином препарату їх слід промити 1 % розчином натрію гіпохлориду, а потім великою кількістю води;
- усі матеріали, використані для прибирання, знищувати як вказано вище.
Взаємодія з іншими лікарськими засобами та інші види взаємодії
Епірубіцин-Тева головним чином застосовують у комбінації з іншими цитотоксичними препаратами. Адитивна токсичність особливо негативно впливає на кістковий мозок/інші органи кровотворення і травний тракт. Застосування Епірубіцину-Тева в комбінованій хіміотерапії одночасно з іншими кардіотоксичними препаратами, а також сумісне застосування кардіоактивних препаратів (наприклад, блокаторів кальцієвих каналів) потребує ретельного контролю функції серця протягом усього курсу лікування.
Епірубіцин екстенсивно метаболізується печінкою. Пригнічення функції печінки внаслідок супутньої терапії може погіршити метаболізм, фармакокінетику, терапевтичну ефективність та/або токсичність епірубіцину.
Не слід застосовувати антрацикліни, зокрема епірубіцин, у комбінації з іншими кардіотоксичними лікарськими препаратами, якщо не проводиться ретельний контроль серцевої функції пацієнта (див. розділ «Особливості застосування»). Пацієнти, які приймають антрацикліни після припинення терапії іншими кардіотоксичними препаратами, особливо ліками з тривалими періодами напіввиведення, такими як трастузумаб, можуть також знаходитися у групі підвищеного ризику розвитку кардіотоксичності. Період напіввиведення трастузумабу становить приблизно 28-38 днів, крім того, цей препарат може залишатися в кровообігу до 27 тижнів. Відповідно, лікарям не рекомендується призначати терапію на основі антрациклінів протягом 27 тижнів після припинення прийому трастузумабу, якщо це можливо. Якщо антрацикліни застосовувати раніше зазначеного строку, рекомендується проведення ретельного моніторингу серцевої функції.
Не рекомендується проводити вакцинацію з використанням живої вакцини у пацієнтів, які приймають Епірубіцин-Тева. Вбиті або інактивовані вакцини можна застосовувати, однак відповідь на ці вакцини може бути послабленою.
Медичні препарати, які індукують фермент цитохром P 450 (такі як рифампіцин та барбітурати), можуть підвищувати швидкість метаболізму Епірубіцину-Тева, що призводить до зменшення ефективності препарату.
Застосування циметидину 400 мг двічі на добу щоденно, який приймати до Епірубіцину-Тева 100 мг/м2 кожні 3 тижні, збільшує AUC для епірубіцину на 50 % і на 41 % − для епірубіцинолу (для останнього p<0,05). AUC для 7-дезокси-доксорубіцинол аглікону та печінковий кровотік не зменшувалися. Таким чином, результати не пояснюються зниженою активністю цитохрому P 450. Застосування циметидину слід припинити при лікуванні Епірубіцином-Тева.
Застосування паклітакселу до початку лікування Епірубіцином-Тева може збільшувати концентрації препарату та його метаболітів, причому останні не є токсичними або активними. В одному з досліджень гематологічна токсичність була більшою, коли паклітаксел застосовували перед застосуванням Епірубіцину-Тева, ніж після його застосування. Одночасне застосування паклітакселу чи доцетакселу не змінює фармакокінетики Епірубіцину-Тева, якщо його застосовували до прийому таксану. Цю комбінацію можна застосовувати за умови зміщеного графіка прийому двох препаратів. Інфузію епірубіцином і паклітакселом слід проводити щонайменше з 24-годинним інтервалом між двома препаратами.
Дексверапаміл може змінювати фармакокінетику Епірубіцину-Тева і, можливо, посилює негативний вплив на активність кісткового мозку.
В одному з досліджень було виявлено, що доцетаксел може підвищувати плазмові концентрації метаболітів епірубіцину у разі безпосереднього прийому після епірубіцину.
Хінін може прискорювати початковий розподіл епірубіцину з крові у тканини та впливати на розподіл епірубіцину в еритроцитах.
Одночасне застосування інтерферону α-2b може зменшувати як кінцевий період напіввиведення, так і загальний кліренс епірубіцину.
Можливе виражене порушення кровотворення у випадку (попередньої) терапії із застосуванням ліків, які впливають на кістковий мозок (тобто цитостатичні препарати, сульфамід, хлорамфенікол, дифеніл, похідні амідопірину, антиретровірусні засоби).
Попереднє застосування високих доз (900 мг/м2 та 1200 мг/м2) дексразоксану може підвищувати системний кліренс утвореного епірубіцину та призводить до зменшення AUC.
У пацієнтів, які одночасно отримують антрацикліни та декстразоксан, існує підвищений ризик виникнення мієлосупресії.
Кардіотоксичність епірубіцину посилюється деякими радіотерапевтичними видами терапії та попереднім або одночасним застосуванням інших антрациклінових похідних (наприклад, мітоміцин-С, дакарбазин, дактиноміцин та, можливо, циклофосфамід) або іншими кардіотоксичними препаратами (наприклад, 5-фторурацил, циклофосфамід, цисплатин, таксани). Епірубіцин може посилювати ефект опромінювання на середостіння.
Одночасне застосування епірубіцину з іншими препаратами, які можуть спричиняти серцеву недостатність, наприклад, блокаторами кальцієвих каналів, вимагає ретельного контролю функції серця протягом усього курсу лікування.
Одночасне застосування з циклоспорином може спричинити надмірну імуносупресію.
Особливості щодо застосування
Епірубіцин-Тева потрібно застосовувати лише під наглядом кваліфікованого лікаря, який має досвід проведення цитотоксичної терапії.
Препарат не слід застосовувати підшкірно або внутрішньом’язово.
На початку лікування необхідно провести ретельний моніторинг різних вихідних лабораторних параметрів та серцевої функції.
Якщо Епірубіцин-Тева застосовувати у вигляді постійної інфузії, рекомендується проводити таку процедуру за допомогою центрального венозного катетера.
Пацієнти повинні відновитися після станів, пов’язаних із гострою токсичністю (такі як стоматит, мукозит, нейтропенія, тромбоцитопенія та генералізовані інфекції) внаслідок попередньої цитотоксичної терапії, до початку лікування препаратом.
Лікування високими дозами епірубіцину гідрохлориду (наприклад, ≥ 90 мг/м2 кожні 3-4 тижні) спричиняє побічні реакції, загалом подібні до тих, що виникають при застосуванні стандартних доз (< 90 мг/м2 кожні 3-4 тижні), тоді як тяжкість нейтропенії та стоматиту/мукозиту може бути більшою. У зв’язку з можливістю клінічних ускладнень унаслідок глибокої мієлосупресії лікування високими дозами епірубіцину гідрохлориду потребує особливої уваги.
Серцева функція. Кардіотоксичність є ризиком при лікуванні антрациклінами і може виявлятись у вигляді ранніх (гострих) або пізніх (відстрочених) проявів. До таких проявів відносяться постійне зниження вольтажу QRS, пролонгація за межі норми періоду систоли (PEP (період напруги)/LVET (час викиду лівого шлуночка) та зниження фракції викиду лівого шлуночка. Виникає необхідність у ранньому клінічному діагнозі серцевої недостатності, індукованої цитостатиками, для успішного лікування дигіталісом, діуретиками, периферичними вазодилататорами у разі безсольової дієти та достатнього постільного режиму. Відповідно, моніторинг серцевої функції у пацієнтів, які отримують лікування Епірубіцином-Тева, дуже важливий. Крім того, рекомендується проводити оцінку серцевої функції за допомогою неінвазивних методів.
Ранні (гострі) прояви. Ранні прояви кардіотоксичного впливу Епірубіцину-Тева проявляються головним чином синусовою тахікардією та/або змінами на електрокардіограмі (ЕКГ), такими як неспецифічні зміни хвиль ST-T. Також можуть виникати тахіаритмія, у тому числі з передчасним скороченням шлуночків, вентрикулярна тахікардія і брадикардія, а також атріовентрикулярна блокада і блокада ніжок пучка Гіса. Зазвичай ці прояви не супроводжуються виникненням відстроченої кардіотоксичності, рідко мають клінічне значення і не вимагають припинення лікування епірубіцином.
Пізні (відстрочені) прояви. Відстрочена кардіотоксичність зазвичай виникає у пізній період застосування Епірубіцину-Тева або через 2-3 місяці після завершення лікування. Однак також повідомлялося про розвиток пізніх проявів (у період від кількох місяців до року після завершення лікування). Відстрочена кардіоміопатія проявляється зменшенням фракції викиду лівого шлуночка (ФВЛШ) та/або симптомами застійної серцевої недостатності (ЗСН), такими як диспное, набряк легенів, ортостатичний набряк, кардіомегалія та гепатомегалія, олігурія, асцит, плевральний випіт і ритм галопу. Найважчою і небезпечною для життя формою антрациклін-індукованої кардіоміопатії є ЗСН, яка є кумулятивним дозообмежуючим виявом токсичності препарату.
Ризик розвитку ЗСН швидко зростає разом зі зростанням загальної кумулятивної дози епірубіцину гідрохлориду при перевищенні рівня 900 мг/м2 або з меншою кумулятивною дозою у пацієнтів, які проходять опромінення середостіння; цю кумулятивну дозу можна перевищувати лише у виняткових випадках.
Функцію серця слід оцінювати до початку застосування епірубіцину і контролювати її за допомогою ЕКГ, ехокардіографії або вимірювань фракції викиду за допомогою радіоізотопної ангіографії протягом курсу лікування з метою зменшення ризику невиліковних тяжких уражень серця. Ризик може зменшитися при регулярному моніторингу ФВЛШ протягом курсу лікування з припиненням застосування препарату при перших ознаках погіршення функції серця. Для регулярної оцінки функції серця (величини ФВЛШ) необхідно застосовувати такі методи кількісної оцінки як багатоканальна радіоізотопна ангіографія (MUGA) або ехокардіографія (ЕХО). До початку лікування у хворих, зокрема у пацієнтів, які мають фактори ризику розвитку кардіотоксичності, слід оцінити функцію серця за допомогою ЕКГ і MUGA або ехо. Регулярне визначення ФВЛШ за допомогою MUGA або ехо особливо важливе при застосуванні високих кумулятивних доз антрациклінів. Методику, що була вибрана для оцінки, слід застосовувати і для подальшого спостереження.
Враховуючи ризик розвитку кардіоміопатії, перевищення дози епірубіцину гідрохлориду 900 мг/м2 можливе лише у виняткових випадках. При встановленні максимальної кумулятивної дози препарату необхідно звертати увагу на супутню терапію потенційно кардіотоксичними ліками. Перевищення кумулятивної дози 900-1000 мг/м2 можливе лише у виняткових випадках як при звичайних, так і при високих дозах епірубіцину. У разі збільшення вищезазначеної дози значно підвищується ризик розвитку застійної серцевої недостатності.
Фактори ризику розвитку кардіотоксичності включають серцево-судинні захворювання в активній фазі або в період ремісії, раніше проведену або супутню променеву терапію середостіння/перикардіальної зони, раніше проведену терапію іншими антрациклінами або антраценедіонами, одночасне застосування препаратів, що мають здатність пригнічувати скоротливу функцію серця (наприклад, трастузумаб). Спостерігалась серцева недостатність (II-IV клас за класифікацією Нью-Йоркської асоціації серця (NYHA)) у пацієнтів, які отримували трастузумаб у комбінації з антрациклінами такими як епірубіцин. СН могла бути середнього або тяжкого ступеня, та навіть могла призвести до летального наслідку.
Трастузумаб та антрацикліни, такі як епірубіцин, не слід застосовувати в комбінації, за винятком контрольованих клінічних випробувань, зумовлених моніторингом функції серця. Пацієнти, які раніше отримували антрацикліни, також мають ризик кардіотоксичності при лікуванні трастузумабом, хоча ризик нижчий, ніж при одночасному застосуванні трастузумабу та антрациклінів.
Оскільки період напіврозпаду трастузумабу становить приблизно 28-38 днів, трастузумаб може циркулювати в крові до 27 тижнів після припинення лікування трастузумабом. При можливості слід уникати терапії антрациклінами протягом 27 тижнів після припинення лікування трастузумабом. Пацієнтам, яким застосували антрацикліни (у т.ч. епірубіцин) слід ретельно контролювати функцію серця.
При розвитку симптоматичної серцевої недостатності протягом лікування трастузумабом та після терапії епірубіцином слід застосовувати стандартну терапію.
Моніторинг функції серця повинен бути особливо ретельним у пацієнтів, які отримують високі кумулятивні дози і мають вищевказані фактори ризику. Пацієнти літнього віку, діти та пацієнти в анамнезі з хворобою серця також мають високий ризик кардіотоксичності. Однак Епірубіцин-Тева може здійснювати кардіотоксичний вплив і при застосуванні низьких кумулятивних доз у пацієнтів з або без наявності факторів ризику. Існує імовірність того, що токсичний вплив епірубіцину та інших антрациклінів або антраценедіонів може посилюватись.
Гематологічна токсичність. Як і решта цитотоксичних препаратів, Епірубіцин-Тева може спричиняти мієлосупресію. Гематологічний профіль, включаючи лейкоцитарну формулу, слід оцінювати перед і протягом кожного циклу терапії препаратом. Дозозалежна оборотна лейкопенія та/або гранулоцитопенія (нейтропенія) є основними проявами гематологічного токсичного впливу Епірубіцину-Тева і найчастішою гострою дозообмежуючою токсичністю препарату. Лейкопенія і нейтропенія є особливо тяжкими у випадках застосування схем лікування з високими дозами і досягають найбільшого вираження на 10-14-й день після введення препарату; ці явища зазвичай мають транзиторний характер з відновленням лейкоцитарної формули до 21-ї доби у більшості випадків. Також може виникати тромбоцитопенія та анемія. Клінічними проявами тяжкої мієлосупресії є гарячка, інфекції, сепсис/септицемія, септичний шок, геморагія, тканинна гіпоксія або летальний наслідок.
Вторинний лейкоз. Вторинний лейкоз із або без прелейкемічної фази спостерігався у деяких пацієнтів, які отримували антрацикліни, у тому числі Епірубіцин-Тева. Вторинний лейкоз виникав частіше тоді, коли епірубіцин застосовували в комбінації з ДНК-ушкоджуючими антинеопластичними засобами, в комбінації з променевою терапією, коли пацієнти раніше отримували лікування високими дозами цитотоксичних препаратів або при застосуванні антрациклінів у високих дозах. Вторинний лейкоз може мати 1-3-річний латентний період.
Шлунково-кишкові прояви. Епірубіцин-Тева чинить еметогенну дію. Вже на початку застосування препарату може розвинутися мукозит або стоматит, які в деяких випадках за кілька днів можуть прогресувати до утворення виразок на слизовій оболонці. У більшості пацієнтів цей побічний ефект зникає на третьому тижні лікування.
Функція печінки. Основним шляхом виведення Епірубіцину-Тева є гепатобіліарна система. Тому до початку і під час застосування препарату необхідно контролювати загальний білірубін у сироватці крові, лужну фосфатазу та рівні АЛТ і АСТ. У пацієнтів із підвищеним рівнем білірубіну та АСТ спостерігається сповільнення кліренсу препарату з подальшим зростанням загальної токсичності. У таких випадках рекомендовано зменшення дози препарату. Хворим із тяжкою печінковою недостатністю Епірубіцин-Тева призначати не слід.
Функція нирок. До початку і під час застосування епірубіцину необхідно контролювати рівень сироваткового креатиніну. Для хворих із рівнем сироваткового креатиніну > 5 мг/дл потрібно зменшити дозу препарату.
Реакції у місці введення. Введення препарату в судину дрібного калібру або повторні введення в одну й ту ж вену можуть спричинити флебосклероз. У разі дотримання рекомендацій щодо процедури введення ризик флебіту/тромбофлебіту в місці введення значно зменшується.
Екстравазація. Екстравазація Епірубіцину-Тева під час внутрішньовенного введення може спричинити локальний біль, тяжке ураження тканин (утворення пухирів, тяжкий целюліт) і некроз. У разі появи найменших ознак екстравазації слід негайно припинити внутрішньовенне введення препарату. Такий побічний ефект дії антрациклінів як екстравазація можна попередити або зменшити шляхом негайного застосування специфічного лікування, наприклад декстразоксану (див. відповідну інструкцію для медичного препарату). Біль пацієнта можна полегшити шляхом охолодження ділянки та збереження охолодження протягом 24 годин. Локальна інфільтрація кортикостероїдами з чи без комбінації розчину бікарбонату натрію (8,4 %), гіалуронової кислоти і місцевої аплікації диметилсульфоксиду та холодні компреси вживалися з різним успіхом. Необхідно проводити ретельний моніторинг стану пацієнта протягом певного часу, оскільки некроз може розвиватися через декілька тижнів після виникнення екстравазації. У цьому випадку слід проконсультуватися з хірургом щодо необхідності розтину ураженої ділянки.
Інше. Як і при застосуванні інших цитотоксичних препаратів, при застосуванні Епірубіцину-Тева інколи можуть спостерігатися тромбофлебіт і тромбоемболія, в тому числі емболія легеневих артерій (у деяких випадках − летальна).
Синдром лізису пухлини. Епірубіцин-Тева може спричинити гіперурикемію як результат екстенсивного катаболізму пуринів, що супроводжує швидкий медикаментозно індукований лізис неопластичних клітин (синдром лізису пухлини). Тому після початку лікування у крові слід визначити рівень сечової кислоти, калію, фосфату кальцію і креатиніну. Гідратація, алкалізація сечі та профілактика гіперурикемії алопуринолом можуть зменшити імовірність ускладнень синдрому лізису пухлини.
Імунодепресивний вплив/підвищена чутливість до інфекцій. Застосування живих або живих ослаблених вакцин у пацієнтів з ослабленим імунітетом внаслідок терапії хіміотерапевтичними препаратами, включаючи Епірубіцин-Тева, може призвести до серйозних або летальних інфекцій. Пацієнтам, які отримують епірубіцин, слід уникати вакцинації живими вакцинами. Можна застосовувати інактивовані або вбиті вакцини, але реакція на них може бути зменшена.
Репродуктивна система. Чоловікам та жінкам, які приймають препарат, необхідно користуватися відповідними контрацептивними засобами. Пацієнтам, які хочуть мати дітей, після завершення терапії рекомендується отримати генетичну консультацію, якщо це необхідно та можливо. Епірубіцину-Тева притаманні генотоксичні ефекти. Тому пацієнтів чоловічої статі перед терапією Епірубіцином-Тева інформують про недоцільність зачаття дітей під час лікування і протягом 6 місяців потому, а також про можливість консервації сперми до лікування через ризик безпліддя від Епірубіцину-Тева. При терапії Епірубіцином-Тева жінкам протипоказана вагітність. Під час лікування і шість місяців потому жінки та чоловіки повинні використовувати ефективні засоби контрацепції. Пацієнтам, які хочуть мати дітей, після завершення терапії рекомендується отримати генетичну консультацію, якщо це необхідно та можливо.
Додаткові застереження щодо інших шляхів введення
Внутрішньоміхурове введення. Внутрішньоміхурове введення Епірубіцину-Тева може спричинити появу симптомів хімічного циститу (таких як дизурія, поліурія, ніктурія, утруднення сечовипускання, гематурія, дискомфорт у ділянці сечового міхура, некроз стінки сечового міхура) і спазм сечового міхура. Особливу увагу слід звернути на проблеми катетеризації (наприклад, обструкція уретри при масивних інтравезикальних пухлинах).
Інтраартеріальне введення. Інтраартеріальне введення Епірубіцину-Тева (транскатетерна емболізація артерій з метою локальної чи реґіонарної первинної гепатоцелюлярної карциноми або метастазів у печінку) може спричинити (окрім загальнотоксичних проявів, якісно подібних до тих, що виникають після внутрішньовенного застосування препарату) локальні або реґіонарні прояви у вигляді гастродуоденальних виразок (імовірно, пов’язаних із рефлюксом препарату в артерії шлунка) і стриктури жовчних протоків у результаті медикаментозно індукованого склерозуючого холангіту. Цей шлях введення може призвести до великих некрозів перфузованих тканин.
Як і більшість інших протипухлинних препаратів та імуносупресантів, епірубіцин виявляв мутагенний і канцерогенний вплив у тварин.
Допоміжні речовини
Епірубіцин-Тева містить 3,5 мг натрію на мілілітр розчину для ін’єкцій або інфузій. Цей факт слід брати до уваги в разі перебування пацієнтів на дієті з контрольованим вмістом натрію.
Здатність впливати на швидкість реакції при керуванні автотранспортом або іншими механізмами.
Дотепер відсутня інформація, яка б свідчила про негативний вплив на здатність керувати автомобілем або працювати зі складними механізмами. Однак Епірубіцин-Тева може спричиняти напади блювання або нудоти, які тимчасово можуть відволікати увагу від керування автомобілем чи оперування складними механізмами.
Спосіб застосування та дози
Епірубіцин-Тева призначати винятково для внутрішньовенного та внутрішньоміхурового застосування.
Внутрішньовенне застосування
Червоний прозорий і без видимих частинок розчин рекомендується вводити через катетер шляхом струминної внутрішньовенної інфузії із 0,9 % розчином натрію хлориду або з 5 % розчином глюкози не довше 30 хвилин (залежно від дози та об’єму вливання). Цей розчин слід готувати безпосередньо перед використанням. Голку необхідно правильно вставити у вену. Це мінімізує ризик тромбозу та екстравазації, яка може призвести до тяжкого целюліту та некрозу. При виявленні екстравазації інфузію препарату необхідно одразу припинити. Ін’єкції у малі вени або декілька ін’єкцій в одне й те саме місце можуть спричити склероз вени.
Стандартний дозовий режим
Якщо Епірубіцин-Тева застосовувати як монотерапію, для дорослих рекомендована доза становить 60-90 мг/м2 площі поверхні тіла. Препарат вводити внутрішньовенно протягом 3-5 хвилин. Через 21 день повторно вводити таку ж саму дозу.
При визначенні дози необхідно враховувати гемато-медулярний стан пацієнта.
Якщо є ознаки токсичності, зокрема нейтропенії/нейтропенічної гарячки або тромбоцитопенії (яка може тривати до 21 дня), може виникнути потреба в коригуванні дози або затримці введення наступної дози.
Посилений дозовий режим
При монотерапії раку молочної залози застосовувати високу дозу Епірубіцин-Тева за наступною схемою: дозу препарату вводити шляхом внутрішньовенних болюсних ін’єкцій тривалістю 3-5 хвилин або шляхом внутрішньовенних інфузій тривалістю до 30 хвилин.
Рак молочної залози
В ад’ювантній хіміотерапії раку молочної залози на початкових стадіях серед пацієнток з ураженням регіональних лімфатичних вузлів рекомендують дози Епірубіцину-Тева від 100 мг/м2 (одноразово в 1-й день курсу) до 120 мг/м2 (у розділених дозах у 1-й та 8-й дні курсу) кожні 3-4 тижні в комбінації з внутрішньовенним циклофосфамідом, 5-фторурацилом та пероральним застосуванням тамоксифену.
Пацієнтам, у яких функція кісткового мозку ослаблена внаслідок попередніх хіміотерапій, рентгенотерапій, вікових змін або неопластичної інфільтрації кісткового мозку, можна рекомендувати зменшення дози (60-75 мг/м2 для звичайного лікування або 105-120 мг/м2 для високої дози) або затримку введення наступної дози. Останню дозу циклу можна розподілити на 2-3 наступні дні.
Зазвичай у монотерапії та комбінованій терапії різних пухлин слід застосовувати наступні дози Епірубіцину-Тева (див. таблицю 1).
Таблиця 1.
|
Злоякісні показання |
Доза епірубіцину, мг/м2* |
|
|
|
Монотерапія |
Комбінована терапія |
|
Рак шлунка |
60 – 90 |
50 |
|
Рак сечового міхура |
50 мг/50 мл або 80 мг/50 мл (карцинома in situ). Профілактика: 50 мг/50 мл щотижня протягом 4 тижнів, потім щомісяця протягом 11 місяців. |
|
* Зазвичай дози слід вводити у 1-й день курсу або в 1-й, 2-й та 3-й дні курсу з інтервалами у 21 день.
Комбінована терапія
Якщо Епірубіцин-Тева застосовувати у комбінації з іншими протипухлинними препаратами, дозу можна відповідно зменшити. У таблиці вище показані широко застосовувані дози.
Для пацієнтів літнього віку дозу рекомендується зменшити.
Печінкова недостатність
Виведення Епірубіцину-Тева здійснюється в основному печінкою. Тому пацієнтам з порушеннями функції печінки для попередження посилення загальної токсичності необхідно зменшити дозу відповідно до таблиці 2.
Таблиця 2.
|
Сироватковий білірубін |
АСТ (аспартатамінотрансфераза) |
Зменшення дози |
|
1,4-3 мг/100 мл |
2-4 значення верхньої межі норми |
на 50 % |
|
> 3 мг/100 мл |
>4 значень верхньої межі норми |
на 75 % |
Ниркова недостатність
Помірна ниркова недостатність не є підставою для зменшення дози, оскільки нирками виводиться відносно незначна кількість препарату. Однак пацієнтам з тяжкою нирковою недостатністю (сироватковий креатинін > 450 мкмоль/л) рекомендується зменшити дозу.
Внутрішньоміхурове застосування
Епірубіцин-Тева вводити внутрішньоміхурово для лікування поверхневого раку сечового міхура, карциноми in situ та для профілактики рецидивів після трансуретральної резекції. Цей препарат не призначати для внутрішньоміхурового введення при лікуванні інвазивних пухлин, що проникають через стінку сечового міхура. У цій ситуації більш прийнятна хірургія або системна терапія.
Застосовувати різні схеми доз. Нижче наведена загальна схема застосування (див. таблицю 3). Поверхнева карцинома сечового міхура: щотижневе промивання сечового міхура 50 мг/50 мл (розведення фізіологічним розчином або стерильною водою) протягом 8 тижнів. У разі прояву місцевої токсичності (хімічний цистит) – зменшення дози до 30 мг/ 50 мл.
Карцинома in situ: до 80 мг/50 мл (залежно від переносимості пацієнтом).
Профілактика рецидивів після трансуретральної резекції: 4 введення на тиждень у дозі 50 мг/50 мл з подальшими 11 інстиляціями такої ж дози на місяць.
Для внутрішньоміхурового застосування Епірубіцин-Тева слід розводити у 0,9 % розчині натрію хлориду або стерильній воді для ін’єкцій. Концентрація розчину повинна бути 0,6 - 1,6 мг/мл.
Таблиця 3.
Розведення при введенні в сечовий міхур
|
Необхідна доза епірубіцину, мг |
Об’єм ін’єкції епірубіцину 2 мг/мл |
Об’єм 0,9 % стерильного фізіологічного розчину або стерильної води для розведення, мл |
Загальний об’єм розчину для введення в сечовий міхур, мл |
|
30 |
15 мл |
35 |
50 |
|
50 |
25 мл |
25 |
50 |
|
80 |
40 мл |
10 |
50 |
Розчин повинен залишатися в сечовому міхурі 1-2 години. Для запобігання надмірному розбавленню сечею пацієнт не повинен вживати рідину за 12 годин до процедури. Пацієнта під час введення препарату періодично слід перекладати на інший бік та інструктувати протягом наступних 1-2 годин змінювати положення тіла та опорожнити сечовий міхур після закінчення інстиляції.
Діти
Безпека та ефективність застосування Епірубіцину-Тева дітям не встановлені.
Побічні реакції
Найчастішими побічними явищами є мієлосупресія, розлади травного тракту, анорексія, алопеція, інфекція.
Інфекції та інвазії: інфекція, септичний шок (може виникати внаслідок мієлосупресії), сепсис, пневмонія.
Доброякісні, злоякісні та невизначені новоутворення (включаючи кісти та поліпи): гострий лімфолейкоз, гострий мієлогенний лейкоз із або без прелейкемічної фази, коли пацієнти приймали епірубіцин у комбінації з ДНК-ушкоджуючими антинеопластичними засобами. Ці види лейкозу мають короткий (1-3 роки) латентний період.
З боку кровотворної та лімфатичної системи: мієлосупресія (лейкопенія, гранулоцитопенія, нейтропенія, анемія та фебрильна нейтропенія), тромбоцитопенія, геморагія, тканинна гіпоксія внаслідок мієлосупресії.
З боку імунної системи: анафілаксія (анафілактичні/анафілактоїдні реакції з чи без шоку, включаючи шкірні висипання, свербіж, гарячку та озноб).
З боку обміну речовин і харчування: анорексія, дегідратація, гіперурикемія.
З боку нервової системи: запаморочення, периферична невропатія (при високих дозах), головний біль.
З боку органів зору: кон’юнктивіт, кератит.
З боку серцево-судинної системи: застійна серцева недостатність (диспное, набряк, гепатомегалія, асцит, набряк легенів, плевральний випіт і ритм галопу), кардіотоксичність (наприклад, патологічні зміни на ЕКГ, аритмія, кардіоміопатія), вентрикулярна тахікардія, брадикардія, блокада атріовентрикулярна і ніжок пучка Гіса, припливи, флебіт, тромбофлебіт, шок, тромбоемболія, в тому числі емболія легеневих артерій (в окремих випадках – летальна).
З боку травного тракту: мукозит (може виникати через 5-10 днів після початку лікування), езофагіт, стоматит, блювання, діарея, що може призвести до зневоднення, нудота (нудота та блювання часто виникають протягом 24 годин (майже у всіх пацієнтів), ерозії слизової оболонки ротової порожнини, виразки в роті, біль у ротовій порожнині, відчуття печії слизової оболонки, кровотеча з ротової порожнини та пігментація слизової оболонки ротової порожнини.
З боку шкіри та підшкірної клітковини: алопеція, у тому числі поганий ріст бороди у чоловіків. Алопеція є дозозалежною та в більшості випадків оборотною, кропив’янка, свербіж, локальні еритематозні реакції вздовж вени, що використовувалася для ін’єкції, локальна токсичність, висипання, еритема, припливи, зміни в шкірі та нігтях (гіперпігментація), чутливість до світла, підвищена чутливість до опроміненої шкіри (ретроспективна реакція на опромінення).
З боку нирок та сечовивідних шляхів: забарвлення сечі у червоний колір на 1-2 доби після введення препарату, протеїнурія у пацієнтів, які приймали високі дози препарату.
З боку репродуктивної системи та молочних залоз: аменорея, азооспермія.
Загальні порушення та місцеві реакції: еритема у місці інфузії, нездужання, астенія, гарячка, озноб, гіперпірексія, місцевий біль, целюліт тяжкого ступеня, некроз тканин після випадкового паравенозного введення.
Лабораторні дослідження: зміни рівнів трансаміназ, безсимптомне зменшення фракції викиду лівого шлуночка.
Травми, отруєння та процедурні ускладнення: хімічний цистит, іноді геморагічний, спостерігався після внутрішньоміхурового застосування.
Внутрішньоміхурове введення.
Оскільки тільки невелика кількість активної речовини реабсорбується після внутрішньоміхурової інстиляції, тяжкі системні реакції, а також алергічні реакції можливі дуже рідко. Часто повідомлялося про місцеві реакції – відчуття печіння та почастішання сечовипускання (полакіурія). Повідомлялося про окремі випадки бактеріального або хімічного циститу. Ці побічні реакції є оборотними.
Передозування
Гостре передозування Епірубіцином-Тева може спричинити тяжку мієлосупресію (найчастіше – лейкопенію і тромбоцитопенію), токсичні прояви з боку травного тракту (найчастіше – мукозит) і гострі порушення серцевої діяльності. Протягом цього періоду необхідно провести переливання крові та ізолювати хворого в стерильну кімнату.
Латентна серцева недостатність спостерігалась у разі застосування антрациклінів через декілька місяців або років після завершення лікування. Необхідно проводити ретельний моніторинг стану пацієнтів. Якщо з’являються ознаки серцевої недостатності, лікування пацієнтів необхідно проводити згідно зі стандартними рекомендаціями.
Лікування симптоматичне. Епірубіцин-Тева не можна видалити за допомогою діалізу.
Застосування у період вагітності або годування груддю
Вагітність
Під час лікування жінкам репродуктивного віку слід рекомендувати уникати виникнення вагітності та користуватися ефективними засобами контрацепції.
Експериментальні дані, отримані на тваринах, дають підставу припускати, що при застосуванні вагітним епірубіцин може спричиняти ушкодження плода.
У випадку застосування епірубіцину у період вагітності або якщо пацієнтка вагітніє під час застосування цього препарату, її слід проінформувати про потенційну небезпеку для плода.
Немає жодних досліджень з участю вагітних жінок. Епірубіцин слід застосовувати у період вагітності, тільки якщо потенційна користь для жінки переважає потенційний ризик для плода.
Період годування груддю
Наразі невідомо, чи проникає епірубіцин у грудне молоко. У зв’язку з тим, що багато препаратів, у тому числі й антрацикліни, проникають у грудне молоко, а також у зв’язку з можливістю серйозних побічних проявів, спричинених епірубіцином у немовлят, які знаходяться на грудному вигодовуванні, жінкам слід припинити годування груддю до початку застосування препарату.
Фертильність
Епірубіцин може спричинити ушкодження хромосом сперматозоїдів людини, тому чоловіки, які отримують лікування, також повинні застосовувати ефективні засоби контрацепції і, якщо це можливо, розглянути варіант консервації сперми через імовірність незворотного безпліддя, спричиненого терапією.
Препарат може спричинити аменорею або передчасне настання менопаузи у жінок.
Жінки та чоловіки повинні застосовувати ефективні засоби контрацепції під час та після припинення лікування протягом 6 місяців.
Умови зберігання
Зберігати в холодильнику при температурі 2-8 °С в оригінальній упаковці та недоступному для дітей місці. Не заморожувати. Зберігання розчину в охолодженому стані може призвести до згущення розчину (утворення гелю). Згущений препарат відновлює свою нормальну в’язкість та рухомість після витримки протягом 2 годин, максимум – 4 годин, у приміщенні з контрольованою кімнатною температурою (15-25 °С).
Термін придатності
2 роки.
Після розведення. Продемонстрована хімічна і фізична стабільність у ході застосування приготовленого розчину для ін’єкцій або інфузій.
|
Мішок (не з ПВХ) |
Холодильник 2-8 ºС |
Кімнатна температура 15-25 ºС, навколишнє світло |
|
0,9 % натрію хлорид |
28 днів |
14 днів |
|
5 % глюкоза |
28 днів |
28 днів |
|
Шприц з поліпропілену |
|
|
|
0,9 % натрію хлорид |
28 днів |
14 днів |
|
Вода для ін’єкцій |
28 днів |
7 днів |
|
Нерозведений |
28 днів |
14 днів |
З мікробіологічної точки зору розчин слід вводити негайно. Якщо розчин не вводити негайно, відповідальність за тривалість і умови зберігання готового до застосування розчину несе користувач, і в нормі розчин слід зберігати не довше 24 годин при температурі 2-8 ºС.
Несумісність
Слід уникати тривалого контакту препарату з лужними розчинами, оскільки в цьому випадку можливий гідроліз. Внаслідок можливого випадання осаду не змішувати Епірубіцин-Тева з гепарином.
Упаковка
По 5 мл або 10 мл, або 25 мл у флаконі, по 1 флакону у картонній коробці.
Категорія відпуску
За рецептом.
Реєстраційні данні
Інструкція для: Епірубіцин-Тева р-н д/ін. та інф. 2 мг/мл фл. 25 мл №1
Виробник: Фармахемі Б.В. для "ТЕВА Фармацевтікал Індастріз", Нідерланди/Ізраїль
Реєстрація: UA/11806/01/01
МНН: Epirubicin
Код АТХ:
(L) Протипухлинні лікарські засоби та імуномодулятори
(L01) Протипухлинні препарати
(L01D) Цитотоксичні антибіотики та споріднені препарати
(L01DB) Антрацикліни та споріднені речовини
(L01DB03) Епірубіцин





Відгук про Епірубіцин-Тева р-н д/ін. та інф. 2 мг/мл фл. 25 мл №1
Цей товар ще не має відгуків