Жир, который появляется на талии и бедрах, трудно игнорировать. А как насчет жира, который накапливается во внутренних органах, например в печени? Невозможно увидеть или почувствовать количество жировых отложений в этом важнейшем внутреннем органе.
Жировая болезнь печени различной степени является очень распространенным заболеванием органов ЖКТ среди населения западного мира, о котором большинство из вас даже не слышали. Ее распространенность достигает 15-30% среди населения всего мира, а среди людей с избыточным весом – 70-80%. Если раньше это считалось доброкачественным заболеванием, то сегодня известно, что оно может прогрессировать до воспаления, цирроза и даже печеночной недостаточности и рака печени. Помимо повреждения печени, болезнь связывают с развитием диабета и сердечных заболеваний. Ожирение печени может развиваться в любом возрасте, в том числе у детей и подростков, а его распространенность в этой группе колеблется от 3 до 10%.
В данной публикации речь пойдет о неалкогольной жировой болезни печени (НАЖБП). Что ее вызывает? Какие признаки сопутствует ожирению печени? Как лечить жировую болезнь печени? Нужна ли диета?
СОДЕРЖАНИЕ:
Что такое жировая болезнь печени?
Печень является важным органом в организме, который отвечает за множество функций, включая расщепление компонентов пищи, выработку энергии, нейтрализацию токсинов, создание белков и ферментов, необходимых для пищеварения. Кроме этого, печень также отвечает за баланс жиров в нашем организме.
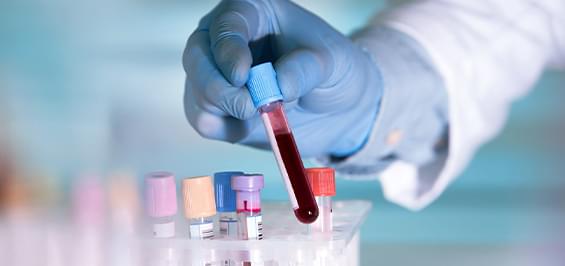
Подобно накоплению жира в области живота, жировые клетки также могут накапливаться в печени. Небольшое их количество допустимо, но когда жир накапливаются сверх нормы, то нарушает нормальное функционирование органа, вызывая целый спектр проблем со здоровьем. Это называется неалкогольная жировая болезнь печени. Допустимое содержание жира в печени не должно превышать 5% от ее веса.
Неалкогольная жировая болезнь печени характерна для людей, не склонных к употреблению большого количества алкоголя, а вызвана другими причинами. Накопление жира может протекать без дальнейших последствий, но чаще приводит к воспалению (стеатогепатит НАСГ), рубцеванию (фиброз), а затем к циррозу и раку печени.
Как развивается ожирение печени?
Роль печени – хранить и производить энергию. Когда мы едим, пища всасывается в кишечнике, а питательные вещества переносятся в печень. Глюкоза и фруктоза (разные типы сахара) очень разные с точки зрения их расщепления (метаболизма) в организме:
Глюкоза: 80% ее метаболизируется в тканях организма и только 20% попадает в печень. Избыток глюкозы, в которой организм не нуждается, преобразуется в гликоген, а часть передается на производство нового жира в процессе липогенеза, представляющего собой преобразование избытка сахара в жир. Если мы едим слишком много глюкозы в течение длительного времени, это в конечном итоге приведет к ожирению печени.
Фруктоза: особенно токсична, поскольку ее метаболизм происходит исключительно в печени, и поэтому большая часть ее превращается в жир. Фруктоза подвергается безграничному расщеплению – чем больше ее попадает в организм, тем больше жира образуется. Нет естественного механизма, который бы хоть как-то ограничивал этот процесс. Кроме этого, когда необходима энергия, то фруктоза, которая превратилась в жир, не подвергается легко обратимому процессу в отличие от глюкозы, которая может легко дать энергию из жира.
Еще одно различие между метаболизмом глюкозы и фруктозы заключается в том, что фруктоза не стимулирует секрецию инсулина бета-клетками поджелудочной железы. На первый взгляд это может показаться хорошим фактом, но результатом является меньшее количество гормона лептина и меньшее подавление грелина. Это означает, что мозг не получает сообщение о насыщении. Поэтому фруктоза может заставить чувствовать голод, приводя к перееданию, а в итоге к накоплению жировых клеток не только в подкожном слое, но и в печени.
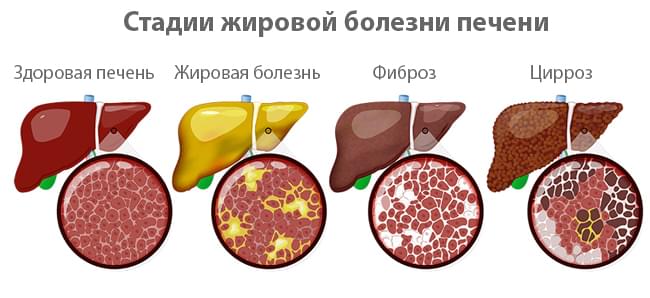
Стадии жировой болезни печени
Заболевание делится на несколько стадий, которые могут развиваться на протяжении многих лет:
- Жировой гепатоз (стеатоз) – начальная стадия накопления жировых клеток в печени, при которой воспалительная реакция отсутствует. При своевременном лечении и изменении образа жизни состояние является обратимым.
- Неалкогольный стеатогепатит (НАСГ) – на фоне стеатоза развивается воспаление, которое вызывает в дальнейшем фиброз или цирроз печени.
- Фиброз – стадия, на которой клетки печени замещаются плотной соединительной тканью (рубцевание), приводя к циррозу. Это необратимое состояние, которое в тяжелых случаях требует трансплантации органа.
Чрезвычайно тяжелые стадии цирроза печени затем перерастают в рак.
Симптомы жировой болезни печени
На ранних стадиях неалкогольная жировая болезнь печени обычно протекает без признаков. Симптомы начинают появляться, когда болезнь прогрессирует на протяжении нескольких лет или даже десятилетий, нанося печени значительный ущерб. Они могут включать:
- Боль в центре живота или в правом боку;
- Усталость;
- Потеряю веса или потерю аппетита;
- Тошноту;
- Расстройство желудка;
- Запор;
- Аллергию;
- Трудности с концентрацией внимания;
- Темные пятна на коже, обычно в области шеи и подмышек;
- Увеличение селезенки;
- Ослабление иммунитета;
- Предменструальный синдром у женщин.
Такие симптомы довольно общие и могут быть менее или более явными, что усложняет диагностику и своевременное обращение за медицинской помощью.
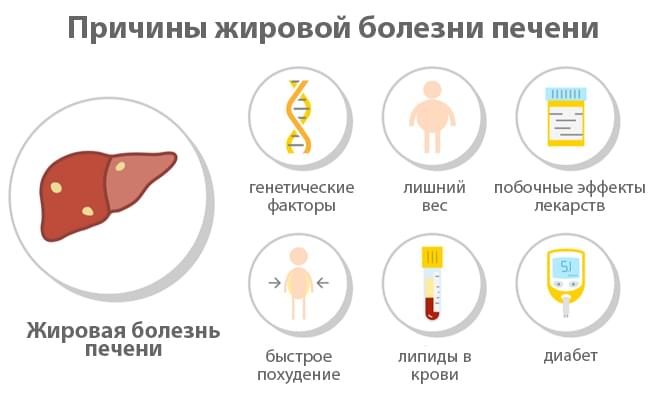
Причины неалкогольной жировой болезни печени
- НАЖБП входит в комплекс заболеваний метаболического синдрома: сахарный диабет, гипертония, избыток триглицеридов и липидов в крови. Общим знаменателем всех этих заболеваний является устойчивость клеток организма к гормону инсулину, который активирует рецепторы на клеточных мембранах, переносящие глюкозу из крови к ним. Когда эти рецепторы не работают должным образом, повышается уровень глюкозы в крови, вызывая диабет. Таким образом, люди, страдающие диабетом и лишним весом, подвержены высокому риску развития жировой болезни печени, и наоборот – пациенты с ожирением печени имеют высокий риск развития диабета, гипертонии, гиперлипидемии и набора лишнего веса.
- Главным фактором развития и прогрессирования НАЖБП является ожирение, а также другие поведенческие факторы, такие как нездоровое питание и отсутствие физических упражнений.
- Многочисленные исследования показали, что диета на основе углеводов, особенно потребление сладких или фруктозных напитков (от газированных безалкогольных напитков до натуральных соков), может привести к накоплению жировых клеток в печени даже у людей с нормальным весом.
- Малоподвижный образ жизни (например, работа в офисе) сам по себе является фактором риска ожирения печени.
- Высокое потребление ненасыщенных жирных кислот омега-6 по сравнению с потреблением кислот омега-3 и дисбаланс между ними считается фактором риска НАЖБП.
- Высокий уровень липидов в крови, особенно избыток триглицеридов, и низкий уровень хорошего холестерина.
- Лекарственные препараты. Существуют медикаменты, которые были определены как фактор риска накопления липидов в печени. Считается, что стероиды могут ускорить процесс превращения жировой болезни в воспаление, а такие гормоны как тамоксифен участвуют в процессе накопления жировых клеток.
- Некоторые заболевания. Так, синдром поликистозных яичников и гипотиреоз увеличивают риск развития ожирения печени в 2,25 раза.
Общие факторы риска заболевания жировой болезнью печени
|
Факторы риска |
Пол |
Определяющие показатели |
|
Ожирение в области живота (объем талии) |
Мужчины |
более 102 см |
|
Женщины |
более 88 см |
|
|
Повышенные триглицериды |
|
более 150 мг/дл |
|
Сниженный холестерин ЛВП |
Мужчины |
менее 40 мг/д |
|
Женщины |
менее 50 мг/дл |
|
|
Артериальное давление |
Систолическое (верхнее) |
более 130 мм рт.ст. |
|
|
Диастолическое (нижнее) |
более 85 мм рт.ст. |
|
Глюкоза натощак |
|
более 100 мг/дл |
Последствия и осложнения жировой болезни печени
- Цирроз. Главным осложнением НАЖБП является развитие воспаления печени, которое на поздних стадиях может привести к рубцеванию тканей, возникающих, когда печень пытается остановить воспалительную активность. По мере прогрессирования большинство тканей печени подвергается процессу рубцевания и приводит к нарушению ее функции, вплоть до печеночной недостаточности, требующей трансплантации органа.
- Кожные заболевания. Ожирение печени связано с повышенным риском различных кожных болезней, включая псориаз.
- Диабет. Определяется как фактор риска ожирения печени и как возможное осложнение этого состояния при двусторонней взаимосвязи между симптомами.
- Сердечно-сосудистые заболевания. Ожирение печени увеличивает риск сердечно-сосудистых заболеваний на 64%, а по мере прогрессирования поражения печени риск увеличивается до 2,5 раза.
- Печеночная энцефалопатия. Это нервно-психическое заболевание, вызванное печеночной недостаточностью, когда токсины попадают в головной мозг. Для него характерно нарушение функций головного мозга, головокружения, дезориентация, депрессия, тревожность и другие проблемы с психикой.
- Рак печени. Является шестым по распространенности раком в мире и третьей по значимости причиной смерти. Считается, что у 4–27% людей с воспалением печени (НАСГ) с годами разовьется рак печени.
- Печеночная недостаточность. Состояние, при котором печень перестает быть способной выполнять свои функции, требующее трансплантации органа.
Диагностика неалкогольной жировой болезни печени
Большинство пациентов не подозревают о данной проблеме с печенью и чаще всего она обнаруживается случайно, во время УЗИ брюшной полости, которое проводится для выявления других проблем с ЖКТ, или на результатах анализов, сделанных по другим причинам.
Основные исследования для выявления НАЖБП включают:
- Анализы крови на определение уровня активности печеночных ферментов в крови (АСТ, АЛТ, щелочная фосфатаза и т.д.). При этом на ранних стадиях анализ крови может не зафиксировать повышения ферментов, что усложняет диагностику жировой болезни печени.
- УЗИ. Диагноз жировой болезни печени ставится, как правило, с помощью ультразвукового исследования, которое определяет наличие жира в печени (более 30% жира). Очень важно диагностировать заболевание на ранних стадиях, прежде чем в печени начнутся процессы рубцевания.
- Биопсия печени. Наиболее точный способ подтвердить диагноз и определить стадию заболевания – биопсия тканей печени. Биопсия является золотым стандартом для диагностики этого заболевания и выполняется после исключения других факторов. Процедура является инвазивной и сопряжена с болевыми ощущениями. Под местной анестезией врач вводит иглу в кожу и берет крошечный образец из печени. Образец исследуют под микроскопом, чтобы обнаружить жировые клетки, воспаление или повреждение.
Лечение неалкогольной жировой болезни печени
В настоящее время не существует специфического медикаментозного лечения жировой болезни печени. Терапевтический подход основан на снижения факторов риска заболевания: лечении диабета и преддиабета, снижении уровня липидов в крови, снижения веса путем сбалансированного питания и умеренной физической активности.
Главная цель лечения – предотвратить необратимое повреждение печени и ее функции.
Неалкогольная жировая болезнь печени: основные рекомендации по лечению
Диета при жировой болезни печени. Питание должно быть основано на продуктах с низким содержанием жиров и углеводов, а также адаптировано для каждого пациента в соответствии с возрастом, весом, вкусом и образом жизни. Важно сократить ежедневное потребление калорий примерно на 1000-500, чтобы добиться постепенного снижения веса без вреда для здоровья.
Рекомендуется меню богатое всеми видами овощей и фруктов с низким гликемическим индексом. Увеличивайте количество продуктов, содержащих антиоксиданты, витамины C, A, E, цинк, селен, полиненасыщенные жиры: проросшие бобовые, миндаль, семена тыквы, масло авокадо, оливковое масло, орехи, цельный рис, яйца, лосось, морковь, тыква, кабачки, сладкий картофель, гранаты, свекла, спаржа, зелень (салат, петрушка, кориандр, шпинат), огурцы, фенхель, цикорий. Следует избегать блюд с рафинированными углеводами, которые быстро перевариваются. То есть следует ограничить потребление таких продуктов, как белый хлеб, белый рис и рафинированный сахар. Уменьшайте и даже полностью отказывайтесь от жареной пищи, продуктов, богатых солью, таких как соленая рыба, различные крекеры, соленые закуски и т.д.

Было доказано, что жирные кислоты омега-3 эффективны для предотвращения воспалительных заболеваний и болезней сердца, а добавление 3 г омега-3 в день в течение года уменьшало количество жира в печени независимо от потери веса. Рыбий жир помогает печени избавляться от лишнего жира, а также помогает уменьшить воспаление. Хорошие источники этих кислот – лосось, треска, тунец и сардины.
Кофе – это натуральное вещество с сильными антиоксидантными свойствами. В последнее время появляется все больше исследований, показывающих, что употребление кофе (в дозе 2-3 чашки в день) связано со снижением риска развития рака печени, алкогольной болезни печени и увеличением ферментов печени. В настоящее время нет официальных рекомендаций по употреблению кофе у пациентов с ожирением печени, так как необходимы дальнейшие исследования.
Необходимо полностью и категорически исключить употребление даже минимального количества алкоголя.
Нормализация веса. Исследования показали, что снижение веса должно быть контролируемым и постепенным, то есть до 1 кг в неделю. Слишком быстрое похудение не улучшает состояние печени, а может привести к ухудшению состояния здоровья. Снижение массы тела на 5% значительно улучшит функцию печени.
Физическая активность. Любые упражнения способствуют улучшению при жировой болезни печени. Аэробная активность способствует снижению веса и улучшает сердечно-легочную выносливость, в то время как анаэробная активность (силовые тренировки) увеличивает мышечную массу, что позволяет более эффективно использовать глюкозу при более низкой «стоимости» секреции инсулина.
Эссенциальные фосфолипиды. Среди лекарственных препаратов и добавок, применяемых при лечении жировой болезни печени, наиболее эффективными оказались эссенциальные фосфолипиды. Эссенциальные фосфолипиды помогают восстанавливать поврежденные клетки печени, поскольку состоят из них на 65%. Кроме этого, они способствуют снижению уровня холестерина в крови. Такие препараты можно приобрести без рецепта от врача.
Силимарин. Это активное вещество содержится в расторопше пятнистой, одной из древнейших трав для лечения заболеваний печени. Силимарин действует как антиоксидант при воспалении, поскольку препятствует развитию рубцов в печени и способствует восстановлению ее тканей. Также было обнаружено, что он помогает снизить инсулинорезистентность, которая является одной из основных причин жировой болезни печени. Также было обнаружено, что силимарин эффективен в снижении уровня ферментов печени (АЛТ, АСТ).
Перед приемом любых добавок следует проконсультироваться с врачом.
Здоровье бесценно – берегите себя!
Моя Аптека – с любовью и заботой.