ЗМІСТ:
Згортання крові є важливим та складним біологічним процесом, який забезпечує зупинку кровотечі при пошкодженні судин та загоєнні ран після травми. Його функція в організмі надзвичайно важлива та необхідна для нормального функціонування організму. Процес згортання крові включає кілька етапів. При пошкодженні судин, тромбоцити (клітини крові) починають накопичуватися в місці ушкодження. Це запускає ланцюгову реакцію, у результаті якої активуються білки, звані факторами згортання. Вони взаємодіють між собою, приводячи до утворення фібрину – ниткоподібного білка, який створює сітку, що закріплює тромбоцити та утримує згусток, що утворився.
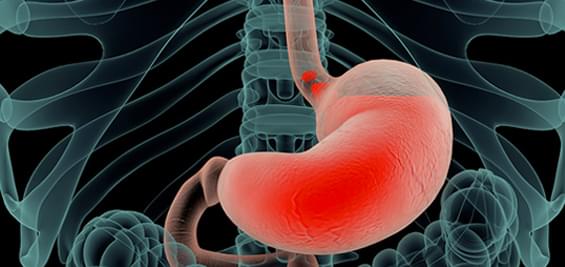
Зупинка кровотечі – лише одна з функцій згортання крові. Цей процес також сприяє загоєнню пошкоджених тканин, утворенню захисної кірки на ранах та запобіганню проникненню мікробів в організм через відкриті рани. Крім того, деякі білки, що утворюються в результаті згортання крові, беруть участь в імунних реакціях і регулюють запальні процеси.
Баланс між згортанням та текучістю крові – це надзвичайно точний та складний процес, який відіграє вирішальну роль для життя та здоров'я людини. У деяких випадках надмірне згортання може призвести до утворення згустків (тромбів), які можуть заблокувати кровоносні судини та спричинити тяжкі стани, такі як інфаркт та інсульт. З іншого боку, недостатнє згортання може призвести до тривалих кровотеч, що може бути небезпечним.
Деякі люди народжуються зі схильністю до утворення тромбів, у той час як в інших випадках стан може розвинутись внаслідок операції, травми, погіршення стану здоров'я чи використання рецептурних ліків. До гіперкоагуляції можуть призвести ожиріння, миготлива аритмія, тривалий постільний режим або нерухомість, серцева застійна недостатність та інші захворювання. Крім того, ліки, що приймаються, також можуть бути причиною підвищеної згортання, наприклад протизаплідні таблетки та замісна гормональна терапія з естрогеном, ліки від раку тамоксифен, талідомід, леналідомід.
Препарати антикоагулянти відіграють ключову роль у підтримці балансу між згортанням та текучістю крові. Вони допомагають запобігти утворенню тромбів, зменшуючи ризик виникнення інфарктів та інсультів. Однак використання антикоагулянтів також потребує уважного контролю та спостереження з боку медичних фахівців, щоб уникнути небажаних кровотеч.
Що таке антикоагулянти і як вони діють?
Антикоагулянти (також відомі як антитромботичні засоби) – це група лікарських засобів, розроблених для регулювання процесів згортання крові. Їх часто називають препаратами для розрідження крові, але насправді вони не розріджують кров, а впливають на процес згортання. Такі препарати допомагають зберігати кров у рідкому стані, запобігаючи небажаному скупченню тромбоцитів та білків, які відповідають за згортання крові.
Антикоагулянти використовуються для профілактики утворення тромбів, які можуть виникнути у кровоносних судинах. Згустки крові можуть блокувати кровоносні судини, а заблокована артерія перешкоджає надходженню крові та кисню до частин тіла (наприклад, до серця, мозку чи легень). Тканина, що живиться від заблокованої артерії, пошкоджується або вмирає, і це призводить до інсульту чи серцевого нападу.
Антикоагулянти діють на різні компоненти системи згортання, аби зменшити активність чинників, які сприяють утворенню тромбів. Механізм дії може різнитися залежно від їхнього типу, але загальна мета залишається однією – запобігання надмірному згортанню крові.
Види препаратів антикоагулянтів
Антикоагулянти класифікуються на дві основні категорії: прямі та непрямі. Обидва типи виконують важливу функцію у підтримці балансу згортання крові, але вони діють по-різному і використовуються залежно від конкретних медичних потреб пацієнта.
Прямі антикоагулянти
Прямі антикоагулянти діють безпосередньо на певні білки, відповідальні за згортання крові. Вони запобігають утворенню тромбів, зменшуючи активність цих білків. Цей тип ліків має перевагу в тому, що вони діють швидко та передбачувано, а також не вимагають частого моніторингу крові або повторного прийому доз, мають мало відомих взаємодій з іншими ліками та їжею. Однак через коротку дію пропуск навіть однієї дози може сильно підвищити ризик утворення тромбів.
До цієї групи прямих антитромботичних засобів входять:
- Інгібітори тромбіну: дабігатран, аргатробан, бівалірудин, лепірудин, ривароксабан;
- Інгібітори фактора Xа: ривароксабан, апіксабан, едоксабан;
- Низькомолекулярні та нефракціоновані гепарини: далтепарин, еноксапарин, ревіпарин, фраксипарин, гірудин.
Інгібуючи тромбін або фактор Xa, ці препарати заважають утворенню фібрину – ниткоподібного білка, який утримує тромбоцити та формує тромб. Це запобігає утворенню великих тромбів та знижує ризик закупорки судин.
Ці препарати застосовуються для профілактики та лікування глибокого венозного тромбозу, фібриляції передсердь, а також зменшення ризику інсульту та тромбозів у пацієнтів з високим ризиком.
До групи прямих антикоагулянтів належать низькомолекулярні гепарини НМГ, що включають далтепарин та еноксапарин і в основному використовуються протягом коротких періодів часу для лікування або запобігання тромбозу глибоких вен, зниження ризику тромбоемболії легеневої артерії, закупорки легеневих артерій. На відміну від інших антикоагулянтів, НМГ часто використовуються як підготовка до більш тривалого використання іншого антитромботичного препарату, наприклад варфарину. Гепарини можна вводити внутрішньовенно крапельно у лікарнях чи кабінетах лікарів або через підшкірні ін'єкції у домашніх умовах. Аналізи крові не потрібні.
Непрямі антикоагулянти
Непрямі антикоагулянти впливають на печінку, де вони змінюють метаболізм вітаміну К, необхідного для синтезу деяких факторів згортання. Це призводить до зменшення активності згортання крові.
Непрямі антикоагулянти включають кумаринові анткоагулянти і діляться на 3 групи:
- Монокумарини: варфарин, маркумар, синкумар;
- Дикумарини: дикумарин, тромексан;
- Індандіони: фенілін, дипаксин, омефін.
Найпоширенішим є варфарин. Під час його прийому потрібно ретельне спостереження та регулярний контроль рівня протромбінового часу для досягнення оптимального балансу між згортанням та текучістю крові. Він часто використовується для профілактики тромбозів у пацієнтів з механічними клапанами, фібриляцією передсердь та іншими станами, що потребують контролю згортання крові.
Порівняльна характеристика антикоагулянтів прямої та непрямої дії
| Характеристика | Прямі антикоагулянти | Непрямі антикоагулянти |
| Механізм дії | Діють безпосередньо на фактори згортання в г крові (тромбін або фактор Xa) | Впливають на синтез вітаміну К у печінці, уповільнюючи синтез факторів згортання |
| Час до початку дії | Швидко | Кілька днів до максимального ефекту |
| Моніторинг | Нерегулярний контроль | Регулярний моніторинг показника згортання крові |
| Застосування | Для профілактики та лікування тромбозів, фібриляції передсердь | Для пацієнтів зі штучними клапанами, тривалою терапією антикоагуляції |
| Взаємодії з їжею та іншими ліками | Мало взаємодій | Широкий спектр взаємодій |
| Відміна ліків | Відміна та перехід на інший препарат може бути швидким | Потрібен більш обережний підхід та поступове скорочення дози |
| Діючі речовини ліків | Ривароксабан, апіксабан, едоксабан, дабігатран, аргатробан, еноксапарин, гірудин, фраксипарин | Варфарин, дикумарин, тромексан, синкумар, фенілін, дипаксин |
Антикоагулянти та антиагреганти: у чому різниця?
Антиагреганти та антикоагулянти – це дві різні категорії лікарських препаратів, які використовуються для запобігання утворенню тромбів та зменшення ризику тромбозів. Незважаючи на те, що обидва типи ліків націлені на зниження згортання крові, їх механізм дії та застосування різняться.
| Характеристика | Антиагреганти | Антикоагулянти |
| Механізм дії | Запобігання агрегації тромбоцитів, їх склеювання | Уповільнення процесу згортання крові, зниження утворення фібрину |
| Вплив на згортання | Вплив на початковий етап утворення тромбів | Вплив на пізніші етапи згортання крові |
| Застосування | Профілактика серцево-судинних захворювань, після операцій на серці | Профілактика тромбозів, лікування фібриляції передсердь, після операцій на судинах |
| Препарати | Ацетилсаліцилова кислота, клопідогрель | Варфарин, дабігатран, ривароксабан, апіксабан |
| Ризики кровотеч | Низький | Середній |
| Профілактика інсульту | Не застосовуються | Застосовуються для профілактики інсульту при фібриляції передсердь |
| Тривалість дії | Короткочасна | Короткочасна, тривала |
| Моніторинг згортання крові | Не потрібно | Потрібна регулярна здача аналізів крові |
| Відміна ліків | Не вимагає поступового скорочення дози | Потребує більш уважного підходу та поступового скорочення дози |
Основна відмінність між антиагрегантами та антикоагулянтами полягає в тому, на який етап процесу згортання вони впливають. Антиагреганти діють на тромбоцити, запобігаючи їх склеюванню, тоді як антикоагулянти впливають на фактори згортання в плазмі, знижуючи загальну згортання крові. Кожен з цих типів ліків має свої переваги та недоліки, і вибір між ними залежить від типу захворювання та цілей лікування.
Антиагреганти та антикоагулянти протипоказано приймати одночасно.
Є ще одна група препаратів проти тромбів – тромболітики (стрептокіназа, урокіназа). І якщо антиагреганти та антикоагулянти використовуються для запобігання утворенню нових тромбів, то тромболітики вводять у тих випадках, коли тромб вже сформувався, щоб “розбити” його та вивести.
Показання для застосування препаратів антикоагулянтів
Серед основних показань до застосування препаратів, що пригнічують згортання крові, можна виділити:
- Тромбоз глибоких вен – формування згустків крові у глибоких венах, найчастіше у нижніх кінцівках.
- Профілактика ішемічного інсульту та тромбозу у пацієнтів з фібриляцією передсердь.
- Легенева емболія – блокування однієї з артерій легень тромбом.
- Штучні клапани, встановлені в серці, вимагають регулярного прийому антикоагулянтів для запобігання утворенню тромбів на поверхні клапана.
- Інфаркт міокарда – препарати призначають у межах лікування після інфаркту міокарда.
- Профілактика венозної тромбоемболії та ускладнень у госпіталізованих, довго знерухомлених людей (наприклад, літніх, пацієнтів непритомних у тяжкому клінічному стані), після великих хірургічних втручань.
- Профілактика тромбозів у людей з високим ризиком, наприклад, спадковою тромбофілією.
- Пацієнти після операцій на судинах для запобігання утворенню тромбів під час відновлювального періоду.
- Антифосфоліпідний синдром – аутоімунне захворювання неясної етіології, яке характеризується виникненням антифосфоліпідних антитіл.
Ефект від прийому таких препаратів сильно відрізняється у різних людей і може змінюватись згодом навіть у однієї і тієї ж людини. Доза препарату, що необхідна для людини, може бути різною. Дозування для одного пацієнта може у 10 і більше разів вище, ніж для іншого.
Важливо підкреслити, що застосування антитромботичних препаратів вимагає постійного спостереження у лікаря та регулярного лабораторного контролю, оскільки вони можуть вплинути на згортання крові та збільшити ризик кровотеч. Пацієнтам слід суворо дотримуватись призначеного дозування та регулярно відвідувати лікаря для оцінки ефективності лікування.

Кому заборонено прийом антикоагулянтів?
Існує 2 групи протипоказань, абсолютні та відносні, які має враховувати лікар перед призначенням препаратів для зменшення згортання крові.
Абсолютні протипоказання
- Активна кровотеча (внутрішня, геморагічний інсульт, виразка шлунка з кровотечею);
- Нещодавня внутрішньочерепна кровотеча;
- Посттравматична кровотеча;
- Вроджений та набутий геморагічний діатез;
- Алергія на препарат.
Відносні протипоказання
- Тяжка тромбоцитопенія (порушення роботи кісткового мозку);
- Гіпертонія;
- Тяжкі порушення функції нирок або печінки;
- Пухлина головного мозку;
- Розшарування аорти;
- 24 години після операції, біопсії органу або пункції артерії;
- Діабетична ретинопатія;
- Гострий перикардит;
- Вагітність.
Необхідна відмова від алкоголю, оскільки він посилює дію антикоагулянтів.
Антикоагулянти можуть взаємодіяти з низкою ліків, посилюючи побічні ефекти або викликаючи тяжкі симптоми. Тому приймати їх одночасно не рекомендується з наступними препаратами:
- Антиагреганти – посилюється ризик кровотеч;
- Нестероїдні протизапальні препарати (НПЗП) (ібупрофен, парацетамол, диклофенак, мелоксикам) – посилюється ризик кровотеч;
- Інгібітори протонної помпи (омепразол, пантропразол) – посилюється ризик кровотеч;
- Протигрибкові препарати (кетоконазол, ітраконазол) – зміна ефективності антикоагулянтів;
- Ліки, що впливають на функцію печінки та нирок – посилення ризику побічних ефектів.
Лікарські взаємодії можливі між біологічно активними добавками, а також засобами рослинного походження:
- Вітамін К – посилює утворення факторів згортання крові;
- Часник, звіробій, гриб тутовик, шавлія, гінкго білоба – посилюють антикоагулянтну дію;
- Пасифлора, ялівець, вербена, женьшень – знижують антикоагулянтний ефект.
Важливо обговорити з лікарем всі ліки та добавки, які вживаються, щоб уникнути небажаних взаємодій та підвищити безпеку лікування.
Побічні ефекти антикоагулянтів
Застосування антикоагулянтів може мати як позитивні, так і негативні сторони. У деяких людей можуть виникати такі побічні ефекти:
- Кровотечі – один із основних ризиків при використанні ліків цієї групи. Це можуть бути кровотечі з ясен, носа, шлунка, кишечника, сечового міхура, інтрацеребральні та внутрішньошлуночкові кровотечі.
- Синяки – може посилитися схильність до утворення синців через зменшене згортання крові.
- Алергічні реакції – у поодиноких випадках у деяких людей можуть виникнути алергічні реакції на компоненти препарату.
- Втрата кісткової щільності – тривале застосування деяких антикоагулянтів, таких як варфарин, може впливати на щільність кісток та збільшити ризик остеопорозу.
- Розлади травної системи – нудота, блювання чи діарея.
- Погіршення показників функціонування печінки;
- Втома, відчуття задишки, блідість шкірних покривів.

Застосування антикоагулянтів старого покоління (варфарин) несе більш високий ризик кровотечі порівняно з препаратами нового покоління (ривароксабан, апіксабан) та потребує постійного контролю факторів згортання крові, що може бути обтяжливим для пацієнтів. Однак безперечною перевагою старого покоління є здатність швидко відмінити антикоагулянтний ефект препарату за допомогою антидоту, що особливо важливо у разі передозування, спонтанних чи посттравматичних кровотеч та термінових хірургічних втручань. На жаль, досі не винайдено антидоту, що інгібує антикоагулянтну дію препаратів нового покоління, тому немає способу зупинити крововилив, викликаний внаслідок нещасного випадку або передозування, у пацієнтів, які приймають ці препарати.
Важливо ретельно дотримуватись призначеного дозування, регулярно відвідувати лікаря для контролю та повідомляти про будь-які небажані симптоми або зміни прийому ліків. Будь-які побічні ефекти або незвичайні реакції організму на препарат слід обговорити з лікарем.
Антикоагулянти є важливим класом ліків, невід'ємним у сучасній медицині, який відіграє ключову роль у запобіганні тромбозів та зниженні ризику інсультів, інфарктів міокарда та інших серцево-судинних ускладнень. Існує кілька видів антитромботичних ліків, які відрізняються за механізмом дії та властивостями. Проте важливо розуміти, що ці препарати також можуть серйозно збільшити ризик кровотеч, оскільки уповільнюють процес згортання. Тому необхідно суворо дотримуватись запропонованого дозування та регулярно контролювати рівень згортання крові в лабораторних аналізах крові, щоб підтримувати баланс між запобіганням утворенню тромбів та мінімізацією ризику кровотеч.
Здоров'я безцінно – бережіть себе!
Моя Аптека – з любов'ю та турботою.
САМОЛІКУВАННЯ МОЖЕ БУТИ ШКІДЛИВИМ ДЛЯ ВАШОГО ЗДОРОВ'Я Інформація у статті має виключно ознайомлювальний характер. Адміністрація сайту mypharmacy.com.ua не несе відповідальності за будь-які прямі чи опосередковані наслідки, що виникли в результаті використання інформації на сайті.