Радіаційна хвороба людини розвивається внаслідок дії на організм іонізуючого випромінювання. Це може статися при аварії на атомній електростанції, після променевої терапії лікування раку, а також у разі ядерного удару. Останній варіант останнім часом стає все більш обговорюваним через ядерний шантаж росії. Симптоми цього страшного захворювання залежать насамперед від ступеня ураження організму та отриманої дози радіації. У цій публікації розглянемо особливості та наслідки променевої хвороби. Які симптоми променевої хвороби? Чим небезпечна радіація для здоров'я людини? Які віддалені наслідки впливу іонізуючого опромінення? Чи є лікування від променевої хвороби і які дії слід здійснити після опромінення?
ЗМІСТ:
Види опромінення та їх небезпека для людини
Почнемо з визначення деяких понять з фізики. Так, випромінювання — це передача енергії за допомогою хвиль (рентгенівські промені, гамма-промені) або частинок (альфа-, бета-часток або нейтронів). Воно вивільняється під час розпаду нестабільного атома на стабільний. Випромінювання буває іонізуюче та неіонізуюче. Світло, радіохвилі, мікрохвилі, супутникові сигнали відносяться до неіонізуючого випромінювання, яке не має достатньо високої енергії, щоб зруйнувати електрон при контакті з атомами. Основним побічним ефектом неіонізуючого випромінювання є тепло. Однак іонізуюче випромінювання має більш коротку довжину хвилі, високу частоту та більшу енергію. До цієї категорії належать альфа-, бета-частинки та гамма (або рентгенівські промені).
Існують різні види іонізуючого випромінювання:
- Альфа-випромінювання — має дуже малу енергію, може переміщатися повітрям на кілька сантиметрів, але не може навіть проникнути крізь аркуш паперу, тому не викликає серйозної шкоди. Однак якщо радіоактивний матеріал вдихається в легені або проковтується, то небезпечніші саме альфа-частинки, енергія яких менша. Вони втрачають свою енергію при зіткненні з атомами в організмі і, отже, завдають більшої шкоди людині.
- Бета-випромінювання складається з частинок із низькою проникністю. Найчастіше це космічне випромінювання. Воно проникає у тканини людини приблизно на 8 мм. Однак для захисту від бета-часток часто буває достатньо одягу, на небезпеку можуть наражатися відкриті ділянки шкіри.
- Гамма-випромінювання і рентгенівські промені — це електромагнітне випромінювання, що не має маси, створене руками людини та представляє найбільшу небезпеку. Воно здатне проникати крізь шар води або живих тканин завтовшки 15 см, а також литого свинцю завтовшки кілька сантиметрів. Вплив невеликої кількості гамма-випромінювання може спричинити рак, а тривалий вплив призведе до променевої хвороби та летального результату. Гамма-випромінювання випускається в процесі розподілу ядер при детонації ядерних бомб або аварій на ядерних реакторах.
Які небезпечні дози опромінення?
Людина постійно піддається контакту з іонізуючим випромінюванням. У середньому кожен з нас отримує в середньому 0,3-0,7 мЗв радіаційного навантаження щороку. Таке фонове опромінення викликано поєднанням випромінювання, що надходить з космосу, промислових викидів та природних радіоактивних матеріалів у навколишнє середовище. Цей вид помірного випромінювання не надає негативного на організм, більше того, він відповідає за еволюцію живих організмів. Вищі дози радіації негативно впливають на здоров'я людини, яка стає більш небезпечною пропорційно збільшенню поглиненої дози.
Вплив різних доз опромінення на організм людини
|
Доза радіації, мЗв |
Вплив на організм людини |
|
До 0,05 |
Допустимі дози опромінення. Негативні наслідки для здоров'я людини не спостерігаються |
|
0,05-0,2 |
Симптоми не виявляються. Підвищення ризику віддалених наслідків у вигляді онкологічних захворювань та генетичних мутацій у нащадків |
|
0,2-0,5 |
Зменшення концентрації лейкоцитів у крові, негативна симптоматика не розвивається |
|
0,5-1 |
Перші симптоми променевої хвороби. Високий ризик безпліддя у чоловіків |
|
1-2 |
Тяжка форма променевої хвороби. Смертність складає 10%. Перші 10 днів стан потерпілого стабільний, потім настає різке погіршення стану здоров'я |
|
2-3 |
Імовірність смерті становить до 35%. Концентрація лейкоцитів крові падає до небезпечних для життя значень |
|
3-6 |
Летальність складає 60%. Існує можливість успішного лікування |
|
6-10 |
Летальний результат невідворотний, проте за допомогою лікування може бути відстрочений терміном не більше 1 року |
|
10-80 |
Глибока кома, смерть настає через 30 хвилин |
|
Понад 80 |
Смерть від радіації настає миттєво |
*Один зіверт еквівалентний кількості енергії, яку поглинає один кілограм біологічної тканини.

Механізм впливу радіації на ДНК людини
Чому ж таке небезпечне іонізуюче випромінювання для людини? Справа в тому, що воно діє на генетичному рівні. Як відомо, у більшості клітин тіла є ядро, що містить спадковий матеріал, який називається ДНК. Цей матеріал улаштований унікальним чином і містить величезну масу інформації, закодовану у двох спіральних нитках, переплетених у складну тривимірну структуру. Коли організм піддається впливу радіації, то ДНК ушкоджується з допомогою утворення токсичних речовин, званих вільними радикалами, які викликають окисне ушкодження спадкових молекул. Якби пошкодження відбувалося лише в одній із двох спіралей, що складають ДНК, клітина змогла б відновитися. Але якщо ушкодження завдано обом ниткам, то ушкодження вважається незворотним і викликає порушення клітинного поділу. Внаслідок цього нові клітини відтворюються за “неправильною інструкцією” вже пошкодженими.
Радіація може викликати інший процес, званий апоптозом – запрограмовану загибель клітин. Це процес, у якому клітина робить “самогубство”, оскільки радіація викликає вивільнення сигналів, які викликають розрив ДНК і прискорену загибель клітини. Як наслідок розвивається синдром поліорганної недостатності.
Що таке променева хвороба?
Перші випадки променевої хвороби виникли після ядерних вибухів у Хіросімі та Нагасакі. Японські лікарі описали її тоді як "раптовий початок хвороби без видимих ушкоджень". Сьогодні відомо, що ці люди страждали на променеву хворобу.
Променева хвороба — низка різних патологічних змін, що виникають в результаті впливу великої дози іонізуючого випромінювання на весь організм людини за короткий проміжок часу. Зазвичай, ця доза перевищує річну допустиму норму у 3000 разів, тобто складає приблизно 3 мЗв.
Рівень біологічного пошкодження може виявлятися на різних рівнях залежно від отриманої дози опромінення, типу випромінювання, застосованої медичної допомоги, відстані до джерела та факторів захисту між джерелом та потерпілим. Це захворювання проявляється гострими, відстроченими та хронічними наслідками.
Види променевої хвороби
Променева хвороба має кілька форм, ймовірність виникнення яких залежить від отриманої дози опромінення.
- Гостра променева хвороба проявляється вже через кілька днів після опромінення та викликається дуже сильним радіоактивним опроміненням всього організму за короткий час. Визначення гострої променевої хвороби вперше було використано у 1945 році під час Другої світової війни після того, як атомну бомбу було скинуто на Японію.
- Хронічна променева хвороба може виникнути внаслідок систематичного впливу малих доз радіації чи одноразового опромінення. Симптоми при цьому виявляються лише через кілька років і включатимуть гормональні порушення та безплідність. Під час латентного періоду людина не відчуватиме жодних проявів погіршення здоров'я.
Симптоми променевої хвороби
Хоча до радіаційного ураження схильна велика кількість тканин організму, за дії високих доз радіації в першу чергу уражаються клітини кісткового мозку з високою швидкістю поділу, сперматозоїди та клітини кишечника. Найбільш чутливі до іонізуючого випромінювання клітини, що швидко діляться і перебувають у мітотичній фазі. Надзвичайно чутливі до опромінення клітин кісткового мозку, з яких складаються всі клітини крові, селезінки, печінки, лімфатичних вузлів, лімфоїдної тканини вилочкової залози. Той факт, що лімфоцити мають ядро, що покриває майже всю цитоплазму, робить їх ідеальними мішенями для опромінення. Епітелій слизової оболонки кишечника також дуже чутливий до дії радіації, проте його чутливість не така велика, як у системи кровотворення та статевих залоз. З цієї причини зміни, викликані опроміненням, насамперед виникають у системі кровотворення та сперматозоїдах. Шкіра також є радіочутливим органом. Радіобіологічна дія на шкіру викликає еритему, зміни нігтів та волосся, облисіння, виразки та дерматит.
Тяжкість симптомів променевої хвороби залежить від кількості поглиненої радіації. А кількість поглинання, своєю чергою, залежить від сили випромінюваної енергії, часу дії та відстані від джерела випромінювання.
Початковими ознаками і симптомами променевої хвороби, що виліковується, зазвичай є нудота і блювання. Кількість часу між впливом та появою цих симптомів є ключем до того, скільки радіації поглинула людина. Після перших ознак і симптомів у людини з променевою хворобою може бути короткий період без явних ознак захворювання, за яким слідує поява нових, більш серйозних симптомів. Може пройти від кількох годин до кількох тижнів, перш ніж з'являться будь-які ознаки та симптоми. Але при сильному впливі ознаки та симптоми можуть проявитися через кілька хвилин чи днів після впливу.
До ранніх симптомів променевої хвороби відносяться:
- З боку шкірних покривів – болючість, еритема, свербіж, випадання волосся;
- З боку слизових оболонок рота та стравоходу – ксеростомія, дисфагія;
- З боку дихальної системи – задишка, хронічний кашель, біль локалізується в ділянці грудної клітки;
- З боку шлунково-кишкового тракту – нудота та блювання, діарея, колікоподібні болі в животі;
- З боку сечовидільної системи – часте сечовипускання.
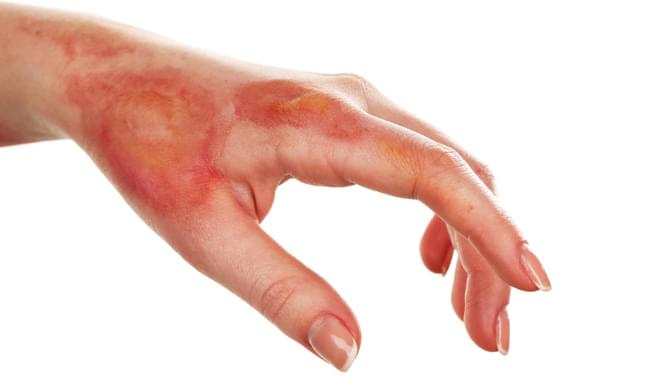
При гострій променевій хворобі уражається кровотворна, шлунково-кишкова, нервова та шкірна системи органів окремо або в комбінації. Звідси виділяють кілька синдромів: кістковомозковий, кишковий та цереброваскулярний.
Кістковомозковий синдром
У хворого, який отримав дозу опромінення від 1 мЗв, гинуть як стовбурові клітини кісткового мозку, так і клітини-попередники, що проявляється кістковомозковим синдромом. Характерними для цієї форми променевої хвороби є загальна слабкість, зменшення лімфоцитів у крові, анемія, зниження імунітету, геморагічний діатез. Гематологічний криз (гіпоплазія або аплазія кісткового мозку) виникає протягом кількох тижнів після опромінення, неминуче призводячи до панцитопенії. Панцитопенія проявляється рецидивуючими кровотечами та поганим загоєнням ран (тромбоцитопенія), слабкістю, запамороченням, задишкою, блідістю шкірних покривів та слизових оболонок (молокров'я), порушенням імунітету, схильністю до інфекцій та сепсису (лейкопенія). Смертність, зазвичай, не перевищує 25% опромінених.
Кишковий синдром
У людини, яка отримала сумарну дозу іонізуючого випромінювання в діапазоні 6-10 мЗв, відбувається радіаційна загибель епітеліальних клітин, що вистилають кишечник, порушується слизовий бар'єр та виникає кишковий синдром. Характеризується він незворотним ураженням шлунково-кишкового тракту, який супроводжується такими симптомами:
- Болі в животі;
- Нудота та блювання;
- Висока температура;
- Сильна діарея, часто із кров'ю;
- Схильність до інфекцій.
Можливі й додаткові ускладнення шлунково-кишкового синдрому при променевій хворобі кишківника:
- Недоїдання та зневоднення поряд з іншими порушеннями водно-електролітного балансу;
- Кишкова непрохідність;
- Шлунково-кишкова кровотеча;
- Гостра ниркову недостатність.
Серйозні ускладнення включають виразку та некроз кишкової стінки. Летальність у хворих із кишковим синдромом дуже висока.
Цереброваскулярний синдром
Найменш вивченою і водночас найбільш швидко прогресуючою формою променевої хвороби є цереброваскулярний синдром. Симптоми синдрому спостерігаються у пацієнтів, які отримали дозу опромінення понад 8-20 мЗв. Він характеризується сплутаністю свідомості та дезорієнтацією, порушенням рівноваги, постійним блюванням, сильним головним болем, судомами, набряком головного мозку, підвищенням внутрішньочерепного тиску, що призводить до церебральної гіпоксії та коми. Смерть опроміненого настає через 2-3 дні після опромінення незалежно від методів лікування.
Стадії променевої хвороби
Променева хвороба протікає у кілька виражених стадій:
- Початкова фаза (1-5 днів): нудота, блювання та діарея тривалістю від декількох хвилин до декількох днів;
- Латентна фаза (2-3 тижні): симптоми зникають, і здається, що людина одужує;
- Стадія розпалу: залежно від типу впливу може включати порушення серцево-судинної, шлунково-кишкової, кровотворної та центральної нервової систем;
- Одужання або смерть: променева хвороба може завершитися одужанням або летальним кінцем.
Хронічна променева хвороба
Цей тип променевої хвороби є результатом тривалого та багаторазового опромінення. Симптоми можуть виявлятись через роки. До них відносяться катаракта, підвищена захворюваність на рак, гормональні порушення та безпліддя, а також прискорене старіння організму.
Лікування променевої хвороби
Радіоактивне забруднення з постраждалого слід негайно видалити. Одяг опроміненої людини слід утилізувати, а тіло ретельно промити великою кількістю проточної води та ЕДТА (речовина, що застосовується для зменшення дії радіоактивних ізотопів; вона знаходиться у будь-якому твердому милі). Незначні рани також слід ретельно очистити, щоб уникнути забруднення. Якщо речовина, що містить радіацію, потрапила до організму через рот, то слід викликати блювання або промити шлунок.
Постраждалих від сильного впливу радіації, як правило, терміново госпіталізують та вводять йодо-калієвий розчин, який блокує поглинання радіації у щитовидній залозі і тим самим знижує ймовірність утворення ракових пухлин. Крім цього, пацієнтові негайно дадуть препарати для запобігання поглинанню радіації, такі як активоване вугілля.
Лікування променевої хвороби залежить від її виду та отриманої дози опромінення. Головним чином воно полягає у підтримці системного гомеостазу за допомогою лікарських препаратів. Принцип, якого слід дотримуватись при лікуванні гострої променевої хвороби, повинен полягати у запобіганні ускладненням, які можуть виникнути при пригніченні функції кісткового мозку.

При лікуванні кістковомозкової форми променевої хвороби використовують препарати крові або кровозамінники, також рекомендується введення протимікробних препаратів (противірусних, антибіотиків, протигрибкових, антибактеріальних засобів) та препаратів, що стимулюють процес кровотворення. Медикаментозне лікування, яке застосовується протягом перших 6 тижнів після сильного радіаційного опромінення, має бути спрямоване саме на профілактику панцитопенії та інфекцій. Тяжка анемія та тромбоцитопенія зазвичай виникають через 2-4 тижні після впливу іонізуючого випромінювання. Необхідні профілактичне застосування антибіотиків та ізоляція хворих в антисептичній палаті, ретельне спостереження за такими клінічними симптомами, як лихоманка, кровотечі, виразки ротоглотки, неврологічні та судинні зміни. Трансплантація кісткового мозку часто є неминучим методом лікування тих, хто вижив у ситуаціях, коли опромінення всього тіла відбулося в дозах настільки високих, що відновлення кісткового мозку неможливе.
При кишковій формі променевої хвороби рекомендується здійснювати парентеральне харчування до відновлення, щоб не подразнювати і так пошкоджений шлунково-кишковий тракт.
Гострий радіаційний синдром, що виникає після ядерних вибухів та радіаційних аварій, потребує швидкої діагностики та лікування для збільшення тривалості життя потерпілого. Точна оцінка гострого променевого синдрому і якомога ранній початок лікування надзвичайно важливі.
Здоров'я безцінно – бережіть себе!
Моя Аптека – з любов'ю та турботою.
Слава Україні!